- Советы врача рыболовам
- Советы врача рыболовам при уколе плавником рыбы
- Что делать человеку после уколов плавниковым шипом рыбы?
- Как снять воспаление под ногтем?
- Панариций
- Как возникает панариций
- Виды панариция
- Классификация панарициев:
- Симптомы панариция
- Стадии заболевания
- Факторы риска
- Диагностика панариция
- Лечение панариция
- Профилактика
Советы врача рыболовам
Советы врача рыболовам при уколе плавником рыбы
Не одни только радости доставляет нам охота за рыбой, многие любители рыболовы очень плохо осведомлены еще об одной неприятности -о повреждениях рук плавниковыми шипами рыб, которые встречаются не так уж редко.
Кроме того, рыбы могут вызывать заболевания у человека не только вследствие того, что они содержат ядовитые продукты, действующие при употреблении рыбы в пище. Ядовитые вещества могут попасть в организм человека и при повреждениях кожи костями или острыми плавниковыми и жаберными шипами. Морские и речные рыбы имеют разнообразные органы, служащие им для защиты и нападения. Главным образом к ним относятся острые плавниковые шипы, при повреждении которыми, снимая рыбу с крючка или обрабатывая пойманную рыбу, можно получить серьезные повреждения. Некоторые врачи сообщали о часто наблюдавшихся ими тяжелых воспалительных процессах, поражающих руки после уколов шипами и костями судака, описаны в литературе также заболевания после уколов плавниковыми шипами леща, каспийского судака. М. Заборский в своей книге «Зимой за окунем» указывает на опасность уколов плавниковыми и жаберными шипами окуня; он писал о том, что ему известны тяжелые случаи подобных поражений, кончившиеся ампутацией конечности.
Хирурги-ортопеды одной из израильских больниц подготовили доклад, с которым выступили на форуме коллег в Торонто (Канада). Доклад привлек огромное внимание, поскольку подобное исследование проводилось впервые в мире. Оказалось, что чаще всего причиной воспаления после укола становятся два вида рыбы — тиляпия и карп. Среди остальных сортов лидирует прудовая рыба, морская вызывает воспаление гораздо реже. К счастью, летальные исходы редки, однако многим пациентам приходится пройти операцию по удалению отмерших тканей. Самые тяжелые последствия развиваются у людей старше 60 лет и диабетиков. У последних результатом инфекции может стать ампутация пальца или даже части руки. Этого можно избежать, если вовремя прибыть в больницу и получить лечение антибиотиками. К сожалению, многие пострадавшие тянут с обращением в приемный покой.
Что делать человеку после уколов плавниковым шипом рыбы?
- Прежде всего, после укола руки шипом рыбы необходимо тщательно кожу рук вымыть с мылом.
- Постараться обезжирить кожу вокруг места повреждения. Это достигается тем, что кожу тщательно протирают скипидаром, бензином или чистым краем одежды или платка, смоченным в водке (это чаще имеется под рукой).
- Место укола следует тщательно охранять от всякого загрязнения. Для этого следует поврежденный палец или участок кисти туго и плотно забинтовать бинтом или чистым платком.
- Уместно бинт пропитать водкой, устроив таким образом импровизированную спиртовую примочку.
- Если возможно достать немного соды, то следует развести ее кипяченой водой (0,5 чайной ложки на полстакана воды) и таким же образом сделать содовую примочку.
- При возвращении с рыбалки всегда следует обратиться за помощью к врачу-хирургу.
Опыт лечения рыбаков после уколоз пальцев шипами рыб показывает, что лучшие результаты лечения достигаются после введения в ткани пальца на месте укола раствора новокаина (новокаиновая блокада). Мазь Вишневского применять не стоит — это прошлый век. Вам нужны антибиотики, дезагреганты и местное лечение. Если частичка плавника не попала под кожу и у вас просто инфицированная колотая ранка, хорошо снимают отёк и воспаления ванночки с солью (нужен примерно 10% раствор соли, полец вымачивайте чем чаще и дольше-тем лучше). Потом кожа будет шелушиться, но разреза удастся избежать.
Источник статьи: http://rybspot.ru/sovety-vracha-rybolovam
Как снять воспаление под ногтем?
Нечаянно загнал под ноготь большого пальца рыбную кость. Она сломалась и маленький кончик кости остался под ногтем. Сначала надеялся пройдет, но верхняя фаланга начала опухать. Сходил в поликлинику к хирургу, он сказал, что придется срывать ноготь. Подскажите, может есть способ снять воспаление не срывая ноготь?
У вас не легкое воспаление, нужно достать рыбную кость. Вам придется довериться хирургу. Не откладывайте, хоть и страшно. Врач все обезболит.
Нарыв может дойти до кости, тогда палец могут ампутировать.
Снять воспаление можно сравнительно легко, если сделать насыщенный раствор обычной соли погорячее – сколько сможете вытерпеть. И парить в нем больной палец. Но кость там останется, прирастет и будет постоянно причинять дискомфорт. Ее надо удалить и нагноение вокруг – это попытка организма избавиться от чужеродной колючки. Она может выйти вместе с гноем, тогда и ноготь срывать ни к чему.
Самое главное это обезболивающее. Нужно достать от туда кость, если ее не достать то потом могут быть проблемы. Не обязательно срывать весь ноготь, можно его подрезать.
Сделайте так, как пишет Милена. Соль – это самый действенный способ. Гарантия выхода косточки 99,9%. А когда косточка выйдет, приложите к пальцу свежий лист подорожника, если вдруг такого не найдёте, то подорожник в любом виде. Подорожник вытягивает гной, снимает воспаление, способствует заживлению и предотвращает появление шрамов и рубцов. Поэтому к хирургу идти не советую. Вы со всем справитесь сами.
Воспаление хорошо снимает мазь левомеколь. Но обратиться к хирургу всё равно придётся. Надо удалить кость. Но обязательно попробуйте обратиться к другому хирургу, может на самом деле обойдётся без удаления ногтя. По личному горькому опыту знаю хирург хирургу рознь.
Источник воспаления остался — поэтому нужно удалить ноготь и вскрыть воспаление, не тяните с этим, пока не началось заражение и гангрена, так вам и кисть удалить могут.
О каком таком «снятии» воспаления может идти речь, если вы прекрасно знаете, что у вас под ногтем остался кусок кости? Вы что, собираетесь с ним жить, «сняв воспаление»? Единственный метод — хирургический. Идите к хирургу. Он вытащит вам кость, сняв ноготь.
Советую взять мазь Вишневского. Если обильно намазать больной палец в районе ногтя, а потом хорошенько перемотать (можно даже на ночь), рыбная кость выйдет сама.
В любом случае, инородное тело из-под ногтя надо удалить, пока оно не стало разлагаться, заполняя подкожный слой продуктами гниения. Раз врач не нашёл иного способа добраться до инородного тела, значит, без снятия ногтя не обойтись.
Если воспалился палец хорошо помогает пропаривание. Подержать палец в горячей воде — он распарится и прорвет. Сами неоднократно так спасались.
Полностью поддерживаю совет хорошо попарить в соленой воде, а потом на ночь приложить печеный лук или капусту с медом. Попробуйте сделать две такие процедуры, если не прорвет, идите к врачу и срывайте ноготь.
от гнойных нарывов под ногтем хорошо помогает мазь «вишневского». Нужно на ночь сделать повязку с этой мазью, она снимает воспаление и вытягивает гной.
Удалите косточку, идите к другому врачу!А мазью «Левомеколь» помажьте — она снимает опухоль,улучшение будет сразу после первого раза!
Я в таком случае решаю проблему дома, без вмешательства врача. Сделайте ванночки с теплой водой и содой. Поможет также размягчить ноготь и косточку ванночка с фурацилином. Еще как вариант, сделайте компресс с ихтиоловой мазью или мазью Вишеневского.
Источник статьи: http://kakmed.com/15690/vospalenie-pod-nogtem/
Панариций
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
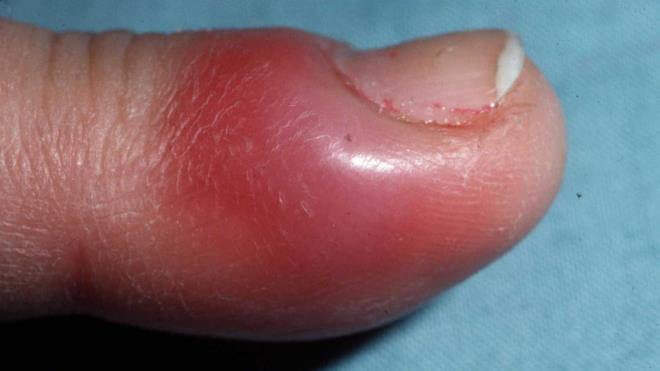
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция
Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
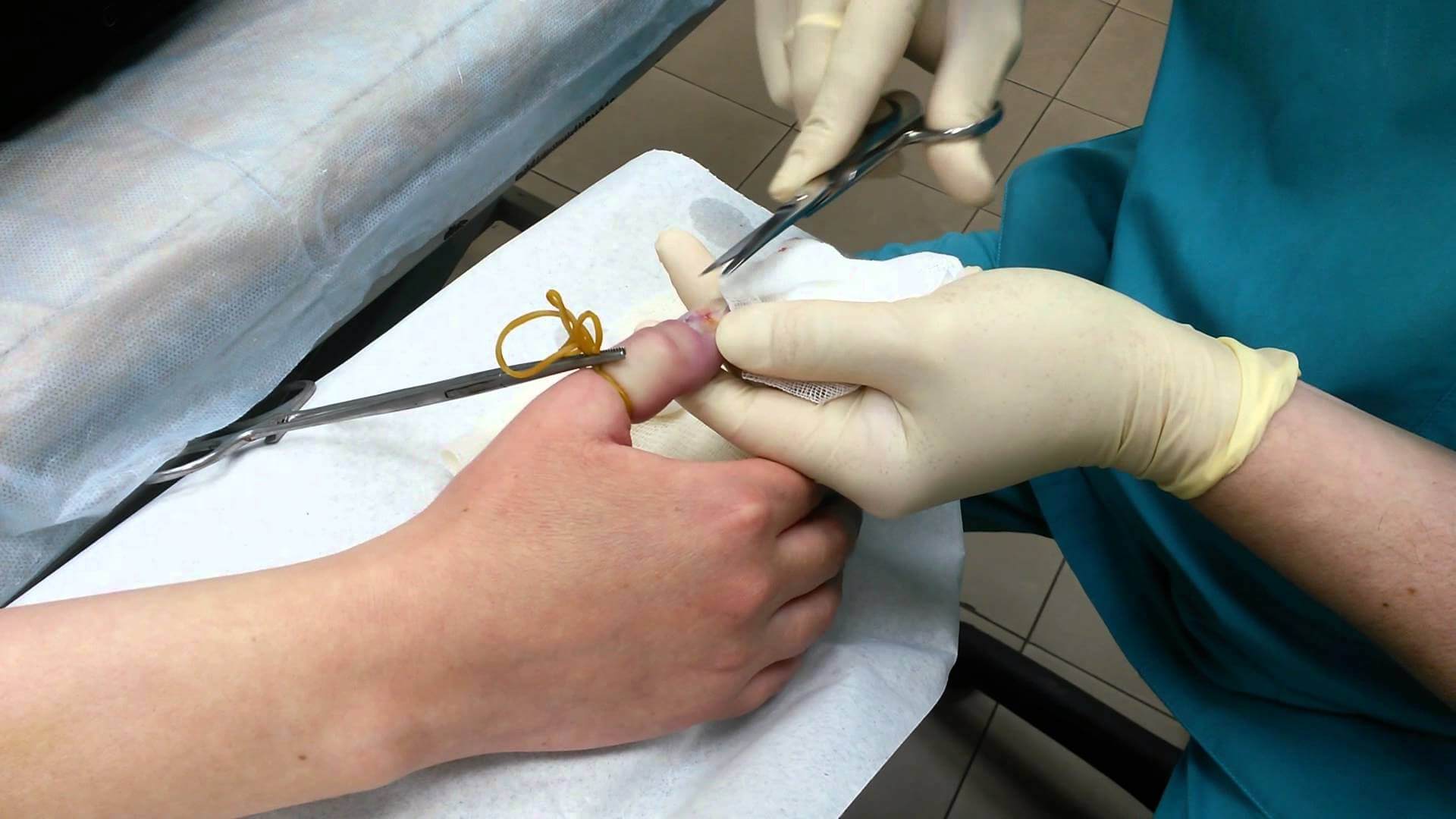
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи — в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Источник статьи: http://www.polyclin.ru/articles/panaricij/