Операция под ногтем наркоз
а) Инструменты и салфетки. Инструменты, которые применяются для хирургических процедур на ногтях, в целом такие же, что и для других хирургических вмешательств на коже; дополнительные инструменты перечислены в блоке ниже.
Салфетки дополняются стерильной перчаткой на оперируемой руке. Кончик перчатки отрезают на том пальце, где будет выполняться хирургическое вмешательство. Оставшуюся часть обрезанного пальца перчатки закручивают вокруг основания пальца. Таким образом, палец обескровливается и, когда перевязка доходит до проксимальной половины пальца, образуется турникет. Для операции на пальцах стоп ступню обкладывают стерильными салфетками, как это обычно делают для обеспечения асептики, и закрепляют салфетки зажимами.
б) Анестезия при операции на ногте. Местная анестезия проводится, когда пациент находится в наклонном положении сидя или лежит на спине. Широко применяется лидокаин, поскольку случаи аллергии на этот препарат очень редкие. Так как польза от применения эпинефрина все еще является предметом дискуссий, предпочтительно применять 2% лидокаин без добавок. Турникет может обеспечить длительный гемостаз, если требуется бескровное операционное поле.
Сообщается о том, что применение слегка теплого лидокаина минимизирует ощущение жжения, связанного с введением анестетика. Для этой же цели используют смесь одной части 7,5% бикарбоната с девятью частями лидокаина.
Анестетики вводятся иглой 30G с помощью шприца Люэра. Применяется либо проксимальная блокада, либо дистальная блокада пальцев. Другие процедуры, такие как медиальная дистальная анестезия или транстекальная анестезия, не стали заменой классических способов анестезии. Хотя неотложные состояния в связи с небольшими хирургическими вмешательствами случаются редко, важно наличие реанимационного оборудования и опыта соответствующих мероприятий.
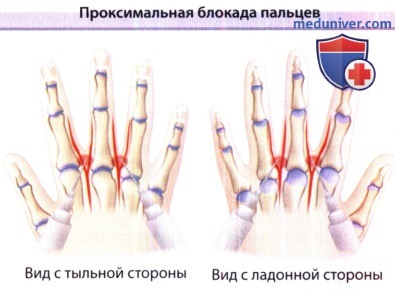
1. Проксимальная блокада пальцев. Процедура проксимальной блокады пальцев менее болезненная, чем процедура дистальной блокады, но до начала действия такой анестезии должно пройти 5-10 минут. Кисть укладывают на плоскую поверхность с расставленными пальцами так, чтобы дорсальной инъекцией можно было ввести 1-2 мл анестетика, при этом тонкую иглу вводят и направляют тангенциально к сторонам костной фаланги и у основания пораженного пальца до латерального участка сухожилия сгибателя.
При введении более 5 мл анестетика неизбежно развивается эффект турникета, которого следует избегать. Если применяется ирригационный (не дентальный) шприц, перед инъекцией необходимо убедиться в отсутствии крови в шприце. Если операция ограничена боковой зоной, выполняется блокада ипсилатеральных нервов, при частичном удалении ногтя в случае дистально-латерального поражения.
2. Дистальная блокада пальцев. Процедура дистальной блокады пальцев более болезненная, чем проксимальная блокада, но анестезия наступает сразу. Этот метод, однако, абсолютно противопоказан при бактериальной инфекции в этой области. В таком случае требуется блокада запястья или общая анестезия.
В случае дистальной блокады пальцев иглу вставляют сразу под соединением проксимального и латерального ногтевых валиков и вводят несколько десятых миллиметра анестетика, участок при этом белеет. Инъекцию продолжают, направляя иглу к подушечке пальца. Затем возвращаются к исходному участку и выполняют инъекцию поперечно в проксимальный валик. Затем у соединения проксимального валика с латеральным валиком на противоположной стороне повторяют описанную выше процедуру. Анестезия наступает практически немедленно и, если процедура проведена правильно, инъекцию не приходится продолжать до дистального сегмента пальца.
Медиальное дистальное введение анестетика выполняется сравнительно просто и быстро. Иголку вводят под углом 30° в середину проксимального ногтевого валика и продвигают в дистальном направлении в подлежащий матрикс. Анестетик вводят медленно, по мере того как игла проникает сначала в ногтевую пластинку, затем в матрикс и, наконец, в прилегающее ногтевое ложе. Ногтевая пластинка мягкая и оказывает незначительное сопротивление. Побеление подтверждает попадание анестетика в ногтевой матрикс и ложе. Боль скоротечна, и анестезия наступает практически мгновенно. Этот метод подходит для большинства процедур, выполняемых на проксимальной половине ногтевого аппарата.
Этот вид анестезии не подходит для удаления матрикса или полного удаления ногтя.
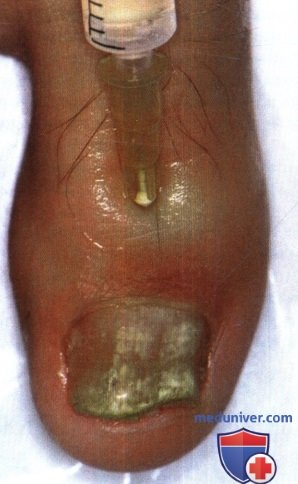
3. Транстекальная блокада. Влагалище сухожилия сгибателя может использоваться как путь введения анестетика в центр пальца. Благодаря центробежной диффузии анестетика, быстро обезболиваются все четыре пальцевых нерва. При этом методе применяется ладонная чрескожная инъекция 2 мл лидокаина во влагалище сухожилия сгибателя на уровне ладонной сгибательной складки, для этого используют шприц объемом 3 мл и иглу 25G для гиподермы.
4. Блокада запястья. В некоторых ситуациях полезно анестезировать более одного пальца одновременно. В случае хирургической терапии многочисленных бородавок и инфильтрации более одного пальца триамцинолоном при лечении псориаза ногтевого аппарата может потребоваться блокада запястья. Блокаду запястья проводят под руководством опытного хирурга.
в) Турникеты. Для кратковременного гемостаза во время операции (напр., авульсии ногтя, пункционной биопсии ногтевого ложа) эффективно сжатие боковых сторон пальца. Если требуется длительно обескровить операционное поле, то вокруг основания пальца можно поместить дренаж Пенроуза и закрепить гемостатическим зажимом для использования в качестве турникета. Желательно не оставлять его более чем на 15-20 минут. Во время длительных процедур применение турникета можно на несколько минут прервать.
Чтобы дополнить анестезию и облегчить создание бескровного поля, рекомендуется применять обескровливающий турникет. Широкую дренажную трубку Пенроуза плотно обматывают петлями, заходящими одна за другую, в дистально-проксимальном направлении, оставляя свободным дистальный конец. Это будет удалять кровь из пальца. Затем за свободный конец разматывают дренажную трубку снова в дистально-проксимальном направлении, пока с финальной проксимальной петлей не откроется ноготь.
Редактор: Искандер Милевски. Дата публикации: 12.10.2019
Источник статьи: http://medicalplanet.su/dermatology/obezbolivanie_pri_operacii_na_nogte.html
Удаление вросшего ногтя (онихокриптоз)
Вросший ноготь или по-научному онихокриптоз – это врастание части ногтевой пластины в боковой край ногтевого валика. Чаще всего страдают большие пальцы ног, так как у них самая большая площадь ногтя и объемные ногтевые валики.
Диагноз «онихокриптоз» не такая уж редкость, он встречается у 5 – 6 % населения. И ставится каждому третьему человеку, который обращается по поводу боли в области ногтя.
Причины врастания
Основная причина вросшего ногтя – неправильно сделанный педикюр. Что значит неправильно? Многие люди используют для педикюра ножницы с закругленными краями. В результате они срезают уголки ногтевой пластины. Именно этот фактор в 95 % случаев приводит к врастанию.
Вторая распространенная причина появления онихокриптоза – грибок или онихомикоз. При грибковой инфекции ногтевая пластина расслаивается, становится хрупкой. Может загибаться, врастать в ногтевой валик, повреждать окружающие ткани.
К другим причинам относятся:
- плоскостопие;
- ношение обуви с узким носком или обуви на высоком неустойчивом каблуке типа «шпилька»;
- травмы ногтевой пластины;
- наследственная предрасположенность (если ваши родители имеют эту проблему, то, скорее всего, она вас тоже ждет);
- анатомические особенности строения ногтя и валика, которые создают благоприятные условия для врастания;
- занятия спортом, при которых приходится часто ходить на носках (например, балет, танцы).
Симптомы и стадии онихокриптоза
Вросший ноготь всегда травмирует ногтевой валик. Чем более запущен процесс, тем болезненнее симптомы и тяжелее лечение.
Различают три стадии онихокриптоза:
- I стадия. Человек чувствует боль при надавливании на ногтевой валик, возможна небольшая отечность;
- II стадия. Развиваются признаки воспаления. Ногтевой валик краснеет, ощущается болезненность при ходьбе. Возникают трудности с ношением обуви. Возможны гнойные выделения;
- III стадия. Воспалительный процесс прогрессирует. Происходит патологическое разрастание мягкой ткани (грануляций). Формируются болезненные опухолевые наросты, которые называют «дикое мясо». Присоединяется инфекция, начинается нагноение. Из-за сильной боли человек уже не может нормально ходить, появляется хромота.
Что делать, если вы подозреваете онихокриптоз?
Нужно обратиться за консультацией к подологу или хирургу.
Но, к сожалению, мы все привыкли заниматься самолечением. Это факт. Пока серьезно не припечет, мы терпим боль, надеемся, что все само пройдет. Пытаемся справиться своими силами, спросить совета у знакомых или почитать, что пишут в интернете. Часто сами ставим себе диагнозы, назначаем лечение.
При онихокриптозе такой подход приведет только к ухудшению ситуации. Если у вас уже присутствуют симптомы второй стадии, нужно немедленно идти к врачу. Перетерпеть боль и дождаться, когда всё само пройдёт, не получится.
Единственное, чем вы можете себе помочь до визита к врачу, промывать воспаленное место раствором Пронтосан 2 раза в день (утром, вечером) и накладывать сверху гель Пронтосан. Это средство обладает дезинфицирующим и антисептическим эффектом, предупреждает присоединение инфекции или останавливает ее прогрессирование. Также из препаратов можно использовать присыпку Банеоцин с сильным антибактериальным действием.
В нашем центре вы можете получить консультацию и узнать, какие методы удаления вросшего ногтя избавят вас от боли.
Что нельзя делать при вросшем ногте?
Первое и самое важное, что нужно запомнить: вросший ноготь нельзя мочить!
Кроме этого противопоказано:
- красить больной ноготь лаком;
- носить синтетические носки или колготы;
- смазывать больное место соком лимона, медом, растительными маслами или другими народными средствами;
- пытаться самому выковырять, спилить или подрезать вросший ноготь маникюрными инструментами.
Для коррекции и удаления вросшего ногтя на ноге применяются безоперационные и хирургические методы. Выбор способа определяется врачом и зависит от тяжести воспаления.
Безоперационные методы лечения
На I – II стадии часто обходятся без хирургического вмешательства. Лечение направлено на борьбу с гнойно-воспалительным процессом, уменьшение боли, предупреждение осложнений, коррекцию роста ногтевой пластины.
Видео, как проводится удаление вросшего ногтя, безоперационными методами вы можете найти на Youtube.
Для лечения онихокриптоза (вросшего ногтя) и купирования воспаления используют:
- Тампонирование, когда между ногтевой пластиной и валиком ставится прокладка из тонкого материала (каполин, лигазан). При необходимости на прокладку наносят лекарства с противовоспалительным или антибактериальным действием. Тампонирование предотвращает контакт ногтя с воспаленными мягкими тканями бокового валика, препятствует его врастанию. Прокладка не создает дискомфорта. С ней можно купаться, заниматься спортом. Носить ее с периодическими заменами нужно до тех пор, пока ногтевая пластина полностью не отрастет и не примет правильную форму;
- Корректирующие системы со скобами. По внешнему виду после установки они напоминают брекеты на зубах. Скоба приклеивается по краям к ногтевой пластине или заворачивается за ноготь и приклеивается по центру, где находится петля. Такая корректирующая система приподнимает вросший ноготь, уменьшает давление на ногтевой валик. Это приводит к снятию болевого синдрома и коррекции растущего ногтя. Сила воздействия на ногтевую пластину регулируется с помощью натяжения скобы;
- Корректирующая пластина. Это полоска шириной несколько миллиметров, которая специальным клеем фиксируется поперек ногтя всей своей поверхностью. Полоски выпускаются из разных материалов, подбираются с учетом толщины и мягкости ногтя. Они позволяют исправить изгиб ногтя. Пластина приподнимает ноготь, тянет его вверх, что не дает ему врезаться в боковые валики. Корректирующие пластины приходится периодически менять, так как по мере роста ногтя их эффективность снижается.
Результаты и отзывы удаления вросшего ногтя в Москве в нашем центре подологии смотрите на сайте в разделе «Главная».
Современные пластины и скобы комфортны, не ощущаются при ходьбе, не цепляются за одежду. Процедура постановки скоб или пластин безболезненна, по времени занимает 20 – 30 минут.
Скобы и пластины очень эффективны для лечения вросшего ногтя. Единственный их недостаток – длительность ношения, которая составляет от нескольких недель до нескольких месяцев.
Хирургические методы
Хирургический путь удаления вросшего ногтя на ноге применяется в крайнем случае , когда пациенты обращаются за помощью слишком поздно. Воспалительный процесс запущен настолько, что по-другому никак. Присутствуют гнойные выделения, образуется дикое мясо, избавиться от которого можно только вырезанием. В тяжелых случаях приходится удалять значительную часть ногтевой пластины.
Операция по удалению вросшего ногтя на ноге проводится под местной анестезией после предварительной подготовки и обработки пораженной зоны. Госпитализация не требуется.
В ходе операции иссекается врастающий край ногтя, удаляются патологические грануляции, обрабатывается ростковая зона. После хирургического вмешательства на прооперированное место накладывается антисептическая повязка, назначаются антибактериальные и обезболивающие препараты.
В последующие дни пациент приходит на осмотры и перевязки для контроля процесса заживления, профилактики послеоперационных осложнений. В течение суток после операции не рекомендуется ступать на больную стопу без необходимости, так как это может вызвать кровотечение.
После удаления вросшего ногтя внимание уделяется выбору обуви. Она должна быть свободной, на 1 или 2 размера больше, не сдавливать, не травмировать прооперированный палец. Дома лучше ходить босиком.
Из хирургических методов еще используются лазерные технологии. По сути, эта процедура ничем не отличается от обычной. Но цена удаления вросшего ногтя на ноге лазером будет в 2 раза выше.
Осложнения
Отсутствие лечения онихокриптоза приводит к развитию осложнений инфекционного характера и в тяжелых случаях к ампутации пальца.
Среди них:
- гнойное поражение, отмирание костной ткани (остеомиелит);
- отмирание тканей (гангрена);
- гнойное воспаление всех тканей пальца (пандактилит).
Особенно быстро осложнения развиваются у людей с нарушениями кровообращения в нижних конечностях, которые страдают атеросклерозом или сахарным диабетом (диабетическая стопа).
Как предупредить вросший ноготь?
При подозрении на вросший ноготь нужно сразу обратиться к врачу. Ведь это не только источник дискомфорта, но еще серьезный риск для здоровья.
В нашей клинике для удаления вросшего ногтя мы применяем современные методы и материалы. Все процедуры проводятся в условиях 100 % стерильности. При лечении стараемся обходиться щадящими нетравматичными методами. Максимально сохранять ногтевую пластину даже на запущенных стадиях.
Если вас беспокоит боль в пальце, приглашаем вас на прием. Мы проведем осмотр, расскажем о возможных вариантах лечения.
Кроме удаления вросшего ногтя в Москве в нашем центре подологии вы можете записаться на медицинский педикюр, пройти быстрое лечение грибка.
Для всех пациентов бесплатно проводится дезинфекция пары обуви , в которой вы пришли. Мы заботимся о здоровье и красоте ваших ног!
Дополнительная информация и запись по телефону +7 (985) 489-45-86.
Источник статьи: http://g2f.ru/stati/vrosshij-nogot-(onixokriptoz)-kak-izbezhat-i-kak-lechit