Операция по удалению ногтя при панариции
При паронихии рассекают поперечным разрезом кожную ногтевую складку (эпонихий) и от концов этого разреза в проксимальном направлении ведут два параллельных разреза на протяжении гнойного инфильтрата, развившегося у околоногтевого ложа. Образовавшийся П-образный лоскут отворачивают проксимально и резецируют отслоенный гноем край ногтя (рис. 3.53).
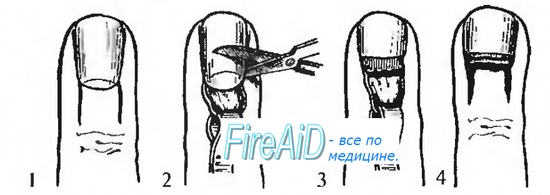
Подногтевой панариций, развившийся в результате нагноения подногтевой гематомы, дренируют с помощью отверстия, созданного в ногтевой пластинке либо скальпелем, удаляя слои ногтя до гнойного очага, либо трепанационной фрезой.
При подногтевом панариции, развившемся вокруг занозы, проникшей под свободный край ногтя, производят клиновидное иссечение участка ногтевой пластинки, прикрывающей занозу и окружающий ее гнойник (рис. 3.54).
Более глубоко для хирургов вопросы лечения панариция разбираются в разделе «Травм и хирургии кисти»
Видео урок топографической анатомии ногтевой фаланги пальца
Редактор: Искандер Милевски. Дата последнего обновления публикации: 10.9.2020
Источник статьи: http://meduniver.com/Medical/Topochka/113.html
Операция по удалению ногтя при панариции
В каждом отдельном случае, особенно при наличии повторных нагноительных процессов кисти, следует искать и другие заболевания (диабет, сифилис, геморрагические диатезы и др.).
Общее состояние больного имеет также большое значение. Особенно большое внимание следует обращать на лечение различных анемий, на ликвидацию недостатка витамина С и на повышение низкого уровня протеина сыворотки (ониходистрофия). При наличии у больного болей необходимо применять болеутоляющие средства.
После вскрытия панариция нельзя недооценивать значения местного лечения раны. Некоторые хирурги накладывают компресс, повязку Бильрота из холста или из целлофана и при смене повязки кисть больного на определенное время погружают в дезинфицирующие растворы. Как влажная повязка, так и ванны приводят к мацерации кожи кисти.
А мацерация снижает жизнеспособность и резистентность кожи и тканей, мешает заживлению раны и создает почву для вторичной инфекции. Мацерированные ткани краев раны создают хорошую почву для вспышки воспалительного процесса. Еще Гертелъ говорил о неблагоприятном действии ванн при лечении панарициев.
Клапп и Бекк применяют ванны только после прекращения отделяемого из раны, с целью облегчить проведение активных гимнастических упражнений. Мы решительно отвергаем наложение влажных повязок и применение ванн после вскрытия воспалительного очага.
Мне неоднократно приходилось наблюдать в амбулаторных условиях применение ванн с раствором марганца, где продолжительность этой процедуры, из-за других срочных манипуляций, нередко слишком удлинялась. Вследствие этого кисть больного становилась отечной, принимала коричневую окраску от марганца, в результате чего признаки возможного распространения процесса (начальная припухлость), изменение окраски кожи не могли быть выявлены.
Считаем нужным подчеркнуть тот факт, что ванны, как правило, применяют при недостаточно вскрытых очагах, для лучшего оттока гноя, однако последнему не может способствовать ни применение ванн, ни компрессы. Они только отодвигают срок неизбежной повторной операции.
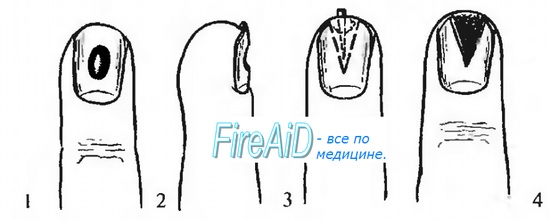
После частичной резекции ногтя наступило излечение, но мацерированная кожа подверглась некрозу.
Мы после операции вскрытия панариция защищаем окружающую кожу мазями, а на рану накладываем сухую повязку, чтобы она всасывала гнойиз дренированной раны. Пока имеется отделяемое из раны, производим ежедневную смену повязки и одновременно орошаем рану раствором антибиотиков, но никогда не применяем местную инфильтрацию.
После прекращения отделяемого из раны и прекращения болей в конечности смена повязки производится через день. Наложение мазевых повязок на мокнущую рану является вредным, так как при этом повязка не впитывает гной и последний скапливается на поверхности раны.
При лечении панарициев, помимо фиксации больного отдела кисти, нельзя забывать о движении здоровых ее отделов. Цель последнего: избежать последующей неподвижности сухожилий и суставов. Гимнастические упражнения можно начать до заживления раны. После прекращения воспалительного процесса накладывается небольшая, не мешающая движению пальцев повязка и начинаются систематические гимнастические упражнения.
Движения здоровыми пальцами следует начинать сразу после отграничения воспалительного очага. Об этом нельзя забывать никогда, так как в практике нередки такие случаи, при которых для восстановления двигательной функции пальцев требуется намного больше времени, чем на лечение самого панариция.
После любого инфекционного процесса, где остаются дефекты кожи кисти, грануляционную ткань следует покрыть пересаженной кожей для избежания вторичной инфекции или фиброза. Иначе возникает рубцевание, контрактура, что приводит к необратимым деформациям.
Если в процессе лечения панариция врачу становится ясным, что ввиду состояния сухожилия или сустава функция кисти не может быть восстановлена, то об этом следует предупредить больного. При наличии гнойных костных процессов, разрушающих суставы, и обширных нагноений сухожильных влагалищ, где некротизированное сухожилие было удалено, а также в случаях пандактилитов и обширных некрозов кожи, в зависимости от профессии больного может возникать вопрос: не является ли более целесообразным ампутировать часть пальца, чем после продолжительного лечения получить неполноценный, косметически чрезвычайно мало удовлетворительный палец?
Таким образом, лечение панариция до сегодняшнего дня все еще является серьезной задачей. Наиболее подходящий момент, а также способ вскрытия панариция являются предметом серьезного продумывания. Дальнейшая задача — способствовать отграничению процесса и заживлению раны. При развитии осложнений следует предупредить распространение процесса.
Сохранение подвижности пальцев чрезвычайно важно и требует внимания уже в начальном периоде лечения раны, после него восстановление функции кисти проводится методом функциональной терапии, а если необходимо, то и с помощью оперативных вмешательств. Поэтому лечение каждого глубокого или осложненного панариция является задачей специалистов.
Источник статьи: http://meduniver.com/Medical/travmi/posleoperacionnoe_lechenie_panaricia.html
Операция по удалению ногтя при панариции
Кожный панариций является наиболее простым видом гнойного воспалительного процесса на кисти. Очаг располагается внутрикожпо. Кожа приподнимается плоским гнойным пузырем эпидермиса. К процессу нередко присоединяется лимфангоит или лимфаденит. Лечение кожного панариция простое: полное удаление отслоившегося эпителия и наложение защитной повязки.
Однако если под удаленным некротизированным эпителием имеется небольшое отверстие, из которого при надавливании выделяется гной, то речь идет о панариции в форме «запонки». Это означает, что в более глубоких слоях в подкожной ткани имеется абсцесс.
В таких случаях подкожный очаг вскрывается по всем правилам, под проводниковой анестезией или под наркозом.
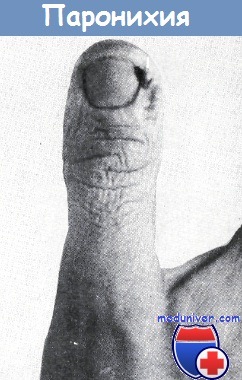
Панариций ногтя (паронихия)
Ороговевающий эпителий околоногтевого валика легко повреждается, а на этом месте возникает воспалительный процесс. В углублении между ногтем и околоногтевым валиком условия распространения инфекции чрезвычайно благоприятны. Она может распространяться вокруг ногтя без какого-либо препятствия (рис. б, в).
Воспаление околоногтевого валика называется паронихией. Если процесс переходит на подкожные ткани, то следует говорить об около- или периногтевом панариции (рис. а, б, в).
Наиболее частая причина паронихии — инфицирование при маникюре. При этой процедуре кожица околоногтевого валика отдавливается и отрезается, вызывая повреждения. Кроме того, при небрежно сделанном маникюре может раскрываться ложе между околоногтевым валиком и пластинкой ногтя, что создает все условия для инфицирования.
Вследствие нагноительного процесса ткани разрыхляются, в процесс вовлекается материнское ложе и ноготь отделяется от последнего. При паронихии отмечаются гиперемия кожи и болезненность пальца. Повышение температуры и ухудшение общего состояния больного не наблюдаются. Лечение: до развития нагноения накладывается противовоспалительная повязка и рука фиксируется на шине.
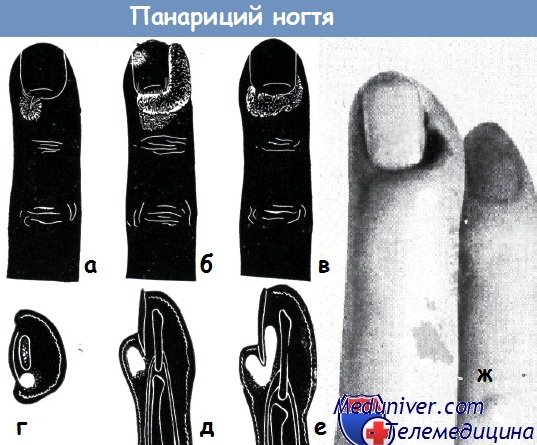
г-е — продольный разрез через г) паронихии, д) околоногтевой панариций и е) подногтевой панариций (по схеме Хенцла)
ж — паронихия, оставленная без вмешательства в течение нескольких дней с целью «созревания». Над абсцессом виден некроз кожи
На почве паронихии может возникать подногтевой панариций. Последний возникает и непосредственно после колотых ран подногтевой ткани или же вследствие подногтевых заноз. Нередко он является следствием подногтевой гематомы, возникшей на почве сдавления или защемления кончика пальца. Своевременное удаление подногтевой гематомы путем трепанации ногтя предупреждает наступление подобного осложнения. При подногтевой панариции воспалительный нагноительный процесс приподнимает ноготь до ногтевого ложа.
Инфицирование околоногтевой ткани влечет за собой нагноение и смежных областей. При этом воспалительный процесс располагается по бокам ногтя и в более глубоких слоях. Процесс имеет тенденцию распространяться в волярную сторону. Подногтевые соединительнотканные пучки проходят перпендикулярно от ногтевого ложа к надкостнице, отсюда понятно, что подногтевой панариций часто осложняется костным процессом.
Паронихия обычно является доброкачественным процессом, хотя она имеет тенденцию к хроническому течению. После кажущегося быстрого излечения процесс может вспыхнуть снова. При хронической форме паронихия может переходить на концевой сустав. Кроме того, после хронической паронихии ноготь очень часто деформируется, надрывается и поверхность его становится шероховатой.
При наличии хронической паронихии часто возникает подозрение на грибковое заболевание ногтя, что нередко наблюдается у тех людей, руки которых часто находятся в воде. Множественные грибковые паронихии часто встречаются у кондитеров и пивоваров. Паронихии, возникающие вследствие инфекции после маникюра, имеют особенно неблагоприятное течение: рекомендуется своевременное введение антибиотиков. Поверхностные формы околоногтевого панариция требуют такого же лечения, как кожные панариции.
Некротизированный эпидермис удаляется и проверяется, не имеет ли место подногтевое распространение процесса. Переход на более глубокие ткани, как правило, начинается у угла ногтя.
При наличии более глубоких процессов гнойник вскрывается при помощи дугообразного разреза, идущего параллельно краям ногтя. Если накоплени гноя наблюдается под корнем ногтя, то подход к процессу такой же, как в случае подногтевого панариция.
При буллезной форме подногтевого панариция, располагающегося у дистального свободного края ногтя, кроме удаления гнойного пузыря из ногтя следует вырезать треугольный участок. Следует обращать внимание на возможное наличие в тканях под абсцессом инородного тела (стекло, металл, дерево и др.), которые подлежат обязательному удалению как причины нагноительною процесса. В таких случаях необходимо ввести противостолбнячную сыворотку.
Полное удаление ногтя в случае дистально расположенного подногтевого панариция требуется только в том случае, если процесс уже перешел на более проксимальные отделы. Никогда нельзя забывать о том, что подногтевой панариций может быть проявлением более глубокого подкожного или же костного процесса.
Для лечения проксимально отграниченных форм как острого, так и хронического подногтевого панариция, может оказаться достаточной резекция части ногтя, рекомендованная Канавелем. Разрез при этом проводится в продолжении боковых краев ногтя. Затем над корнем ногтя отсепаровывается кожный лоскут, имеющий основание в проксимальном направлении, он откидывается и корень ногтя резецируется. Дистальная часть ногтя оставляется на меае.
Гной, некротические ткани и грануляции, расположенные под резецированным участком ногтя, удаляются, а кожный лоскут укладывается на место над тонкой резиновой полоской. Оставленная дистальная часть ногтя чрезвычайно ценна при послеоперационном лечении: она защищает матрикс, при ее целости кончик пальца не является болезненным, она предотвращает прилипание повязки и создает возможность для более ранней функции пальца.
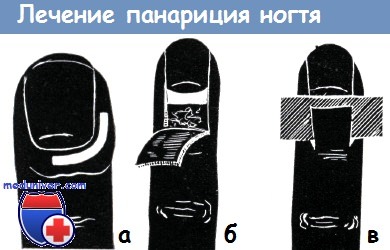
б-в — отсепаровывание кожи и резекция ногтя поповоду проксимального подногтевого панариция
Однако при глубоком и обширном подногтевом панариции частичная резекция ногтя не приводит к улучшению и полное удаление ногтя в таких случаях не может быть избегнуто. Это же относится и к таким формам хронической паронихии, где воспаленная ткань уже приподняла ноготь (хронический «parongentic»).
Если подногтевой панариций не отграничился проксимально или дистально, или же образовался околоногтевой панариций, то полное удаление ногтя является неизбежным. Это вмешательство проводится при обескровливании под проводниковой анестезией или же под рауш-наркозом. Ногтевая пластинка разрезается посредине на две части, начиная от свободного края до самого корня ее, а затем обе половины удаляются при помощи зажима Пеана.
Удаление не должно быть ни разрыванием, ни оттягиванием, при помощи перекручивания инструмента ноготь следует приподнять от ложа и отклонять в сторону, таким образом предупреждается отрыв матрикса и части околоногтевого валика. После этого приподнимается и околоногтевой валик для удаления возможных остатков ногтя и некротических тканей. На ногтевое ложе накладывается мазевая повязка, так как сухая повязка может прилипнуть, и тогда смена повязки без обезболивания или рауш-наркоза не представляется возможной.
Вырастание ногтя продолжается в течение 100—120 дней. Многие авторы (Бёлер, Крёмер) при любой форме подногтевого панариция рекомендуют тотальную резекцию ногтя, в то время как Канавель, Изелен, Зегессер считают достаточной резекцию проксимальной части его, в интересах защиты ногтевого ложа и безболезненного заживления.
При лечении тяжелых форм паронихии, где угрожает опасность распространения процесса вглубь, следует применять антибиотики. По данным Винкелмейера, благодаря комбинированному оперативному и местному инфильтрационному лечению пенициллином средняя продолжительность лечения снизилась от 12,3 до 5,8 дней. Продолжительность лечения при применении общего лечения пенициллином у Беркли 12,72 дней, а при местном применении его — 15,25 дней.
Уатсон пишет, что после оперативного лечения и применения стрептомициновой мази в течение 2—3 дней больные становились трудоспособными. Мы считаем, что для людей физического труда это является маловероятным. Мы полностью согласны с установками Клаппа и Бекка: при сравнении различных способов лечения более правильно принимать во внимание полную продолжительность лечения, а не срок трудоспособности, так как последний меняется в широких пределах в зависимости от профессии больного.
Источник статьи: http://meduniver.com/Medical/travmi/kognii_panaricii_i_panaricii_nogtia.html
