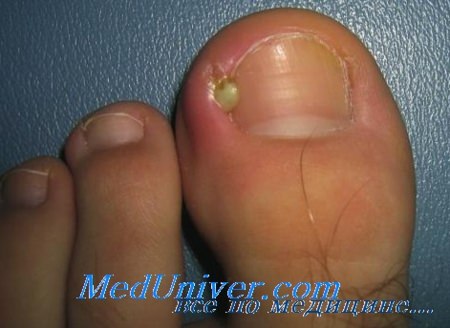
- Небольшая опухоль возле ногтя
- Что делать, если опух палец возле ногтя?
- Панариций может стать причиной воспаления пальцев
- Паронихия как одна из причин опухания пальца возле ногтя
- Грибок и другие причины нагноения пальцев
- Как быстро снять опухоль с пальца и когда обращаться к врачу?
- Небольшая опухоль возле ногтя
Небольшая опухоль возле ногтя
Если у вас появился гной возле ногтя пальца ног или рук, то вы хорошо представляете, как чувствует себя человек, который не может спокойно работать и спать из-за постоянной пульсирующей боли в пальце. Покраснение, припухлость и скопление гноя возле ногтя может возникнуть как у взрослых, так и у детей, но чаще всего воспаление кожных валиков по бокам ногтевой пластины развивается после срывания заусенцев, некачественного маникюра или педикюра, а также из-за врастания ногтя в кожу и при грибковых заболеваниях.
По-научному нарывы на пальцах возле ногтя называют панариций (паронихия). Развивается обычно панариция следующим образом: на пальце ног или рук, сбоку от ногтя образуется нарыв. Сначала кожный валик пальца на месте воспаления становится красным и немного болит. Подобные симптомы панариции многие люди стараются игнорировать, надеясь на то, что через 1-2 дня нарыв на пальце прорвется, очистится от гноя и боль пройдет само по себе без специального лечения.
Однако зачастую инфекция распространяется вглубь и охватывает жировую клетчатку пальца, в результате чего боль становится дергающей и сильной, а на месте воспаления образовывается гной, видимый как белая полоска или пузырь. Какой бы несущественной проблемой казалось панариция, лечить ее надо в любом случае, так как если гной не сможет самостоятельно вырваться наружу, то воспаление может распространиться на мышцы и кости пальца и привести к плачевным последствиям, вплоть до потери двигательной функции пальца.
Самое опасное состояние, к которому может привести неадекватное лечение нарыва на пальце — это сепсис, заражение крови, которое нередко приводит к летальному исходу. Поэтому если нарыв на пальце уже достиг больших размеров и любое прикосновение на этот палец вызывает сильную боль, надеяться на то, что скоро нарыв вскроется и самостоятельно очиститься от инфекции не следует. Нужно обратиться к врачу-хирургу, который сделает небольшой разрез кожи пальца под местным обезболиванием и введет антибактериальные средства, чтобы рана быстрее зажила.
Обязательно надо обратиться к врачу для лечения панариции людям, страдающим сахарным диабетом, нарушением кровообращения в конечностях и другими заболеваниями, вызванными иммунодефицитом. У них даже начальные стадии воспалений кожи возле ногтя могут привести к быстрому распространению инфекции по тканям и развитию гангрены, поэтому им ни коем случае нельзя заниматься самолечением нарывов на пальцах.
Для профилактики панариции необходимо любую рану, порез и ссадину на пальце сразу же обработать спиртом, зеленкой или йодом. Если вы сорвали заусенец с бока ногтевой пластины, самостоятельно сделали маникюр или педикюр по окончании процедуры обязательно тщательно вымойте руки с антибактериальным мылом или продезинфицируйте ногти и кожу вокруг них антисептическим средством.
Далее ранку следуют заклеить бактерицидным пластырем. Важно, чтобы избежать развития панариции, никогда не срывать заусенцы, не грызть ногти, регулярно обрабатывать маникюрные инструменты спиртом. Проследите за тем, чтобы после нанесения случайной травмы кожи вокруг ногтевой пластины ноги или руки не контактировали с грязью и водой. Для этого все домашние работы выполняйте в резиновых перчатках, особенно это актуально при выполнении работ на даче и огороде.
Учитывая то, что развитие воспаления на пальцах возле ногтя чаще всего провоцируют микробы типа стафилокка и стрептококка, лечение нарывов лучше всего проводить при помощи мазей, содержащих антибиотики и компоненты, вытягивающие гной. Такими лекарственными средствами являются мазь Вишневского, крем Левомеколь и Диоксидиновая мазь.
Чтобы усилить эффект действия препаратов, перед их нанесением полезно сделать теплую ванночку с раствором соды и соли. На литр теплой воды нужно добавить две столовые ложки пищевой соды и соли, перемешать воду и опустить туда больной палец на 10-15 минут. После лечебной ванночки на палец следует наложить компресс с мазью, фиксировав его повязкой или лейкопластырем так, чтобы он плотно прилегал к очагу воспаления. Носить компресс нужно до того времени, пока не пришла пора принимать следующую ванночку из соды и соли.
В редких случаях для предотвращения осложнений врач назначает прием антибиотиков типа Клиндамицина, Аугментина и Метронидазола. Если причиной развития панариция явился грибок ногтей, то для его лечения применяются противогрибковые препараты. В начальных стадиях развития нарывы на пальцах около ногтя можно лечить и с помощью народных средств. Например, наложить на воспаленный участок кожи листья подорожника или алоэ, предварительно размяв их до состояния кашицы. Они обладают противовоспалительным и антибактериальным действием, поэтому также как и лекарственные препараты способны снять воспаление и боль.
— Хронические формы и методы профилактики появления паронихии обсуждаются в отдельной статье на сайте.
— Вернуться в оглавление раздела «Дерматология»
Источник статьи: http://meduniver.com/Medical/Dermat/gnoi_i_bol_u_nogtia_palca.html
Что делать, если опух палец возле ногтя?
Любой палец на ноге или руке может опухнуть только в случае травматизации или попадания возбудителей гнойных инфекций в следствие микротравм. Даже небольшая ссадина или царапина может стать причиной попадания в ткани пальца стафилококковой инфекции. Воспалительный процесс чаще всего вызывается стрептококковой инфекцией, которая распространена у детей и людей, не соблюдающих правила личной гигиены. В большинстве случаев опухоль легко снимается с помощью народных методов или противовоспалительных мазей – главное четко выявить причину ее появления.
Панариций может стать причиной воспаления пальцев
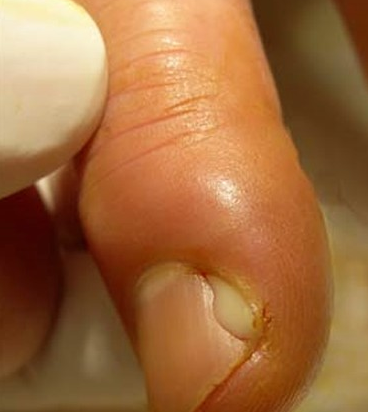
Локализация панариция сильно зависит от формы и стадии развития. Но, нас интересует вариант, когда может опухнуть палец на ноге возле ногтя. Эту форму называют кожным панарицием. Для нее характерны возникновения пузырей, наполненным гнойным содержимым рядом с ногтевым валиком. Обычно очаг поражения имеет желто-коричневый оттенок и на начальных этапах не сопровождается болевыми ощущениями. С увеличением гноя и появлением других инфекций (лимфангиита или регионального лимфаденита) наблюдается постоянная боль не только в области нагноения, но и на ногте. Гнойный очаг сопровождается пульсирующей болью, которая принимает постоянный характер.
Паронихия как одна из причин опухания пальца возле ногтя
Паронихия довольно распространенное гнойничковое заболевание кожи, вызываемое стрептококковой инфекцией. Очень часто встречается у детей, имеющих привычку грызть ногти. У взрослых паронихию диагностируют обычно из-за постоянной привычки отрывать заусеницы. У женщин встречается чаще, инфекция попадает во время травматизации кожного покрова во время маникюрных процедур. Первыми признаками попадания инфекции – покраснения околоногтевого валика.
В течение дня кожа в месте поражения начинает отекать и сопровождается болезненными ощущениями. Финальный этап развития – появление одного или нескольких пузырей мутным содержимым. После вскрытия пузыря из него вытекает сероватая жидкость вязкой консистенции. При надавливании на околоногтевой валик также выделяется гнойное содержимое. Чаще всего нарывает большой палец на ноге возле ногтя, так как подвергается больше всех разного вида травматизациям.
Грибок и другие причины нагноения пальцев
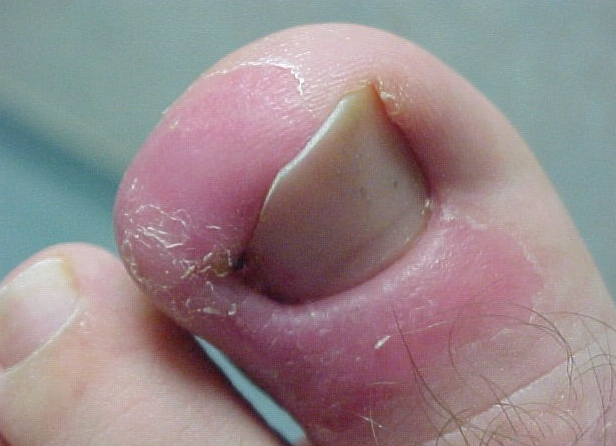
Очень часто опухоли и нагноения пальцев наблюдаются у людей с сахарным диабетом и пониженным иммунитетом. Здесь никакого самолечения, так как отложенный поход к хирургу может привести к печальным последствиям.
Ну и самая распространенная причина нагноения пальцев, особенно на ногах – вросшие ногти. Данному процессу характерны появления воспалительного процесса под ногтевой пластиной и на коже вокруг ногтя. На начальных этапах течения заболевания у больного могут отсутствовать гнойные выделения, но кожа возле ногтя принимает синюшно-красный окрас и сопровождается сильными болевыми ощущениями. Игнорирование проблемы вросших ногтей может привести к серьезным осложнениям, от распространения инфекции на другие участки кожи и до проникновения вглубь (остеомиелит).
Как быстро снять опухоль с пальца и когда обращаться к врачу?
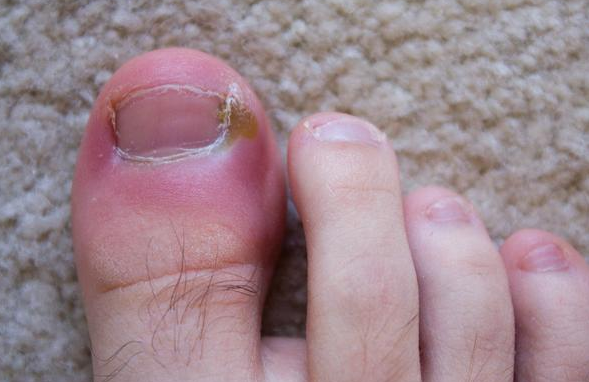
Если же по каким-то причинам у вас нет возможности посетить врача, то самыми действенными способами для быстрого снятия воспалительного процесса на пальце будут обеззараживающие ванночки из марганцовки и компрессы с мазями Левомеколь и Вишневского. Но, тут есть также свои недостатки, так как в случаях с вросшим ногтем или грибковыми поражениями они практически бесполезны. С вросшими ногтями лучше всего бороться хирургическим путем – иссечение части или всего ногтя скальпелем, лазером или радиоволнами. С грибковыми заболеваниями нужно бороться только противогрибковыми препаратами.
Как видите, загноится палец на руке или ноге может по многим причинам, поэтому будьте внимательны:
- при проведении косметических процедур;
- не отрывайте заусеницы;
- избегайте попадания инородных тел под кожу (занозы, маленькие металлические осколки и т.д.)
- соблюдайте правила личной гигиены (не грызть ногти, держите руки и ноги в чистоте);
- откажитесь от ношения тесной и неудобной обуви;
- дезинфицируйте любые раны и ссадины, так как в 90% случаев именно они становятся «воротами» для попадания инфекции.
Следите за своим здоровьем и никогда не болейте! Если у вас есть свои интересные и эффективные способы, которые вам помогли снять опухоль с пальца и избавиться от воспалительного процесса, то поделитесь ими в комментариях с другими пользователями.
Источник статьи: http://boleznikogi.com/opux-palec-vozle-nogtya
Небольшая опухоль возле ногтя
Припухлости области ногтя могут возникать из-за опухолей, воспаления, инфекций и отложений некоторых веществ. Припухлости сравнительно редки при псориазе или онихомикозе и обычно представлены диффузными опухолями.
Хроническая паронихия при псориазе и онихомикозе и дистальный межфаланговый псориатический артрит — наиболее частые причины возникновения припухлостей. Однако припухлости, напоминающие паронихию, могут проявляться при синдроме Рейтера и ряде опухолей.
Псориатический онихопахидермопериостит характеризуется псориатическими изменениями ногтей, утолщением мягких тканей в дистальных отделах с остеопериоститом концевой фаланги, но без изменений дистального межфалангового сустава. Это состояние в основном поражает большой палец ноги и реже пальцы рук. Боль, варьирующая от умеренной до острой, — стойкий признак такой формы псориаза. Хотя изменения суставов при этом не характерны, такую форму псориаза считают вариантом псориатического артрита.
Ниже приведена классификация состояний, вызывающих припухлости области ногтя, в соответствии с определенными клиническими признаками и симптомами, а также с локализацией припухлостей. Важно отметить, что боль — абсолютно субъективный симптом. Поэтому некоторые поражения будут упомянуты несколько раз под разными заголовками.
Рудиментарная шестипалость может локализоваться на дистальной фаланге (обычно на мизинце) и выглядеть как маленькая опухоль или как эктопический ноготь. Подногтевой гиперкератоз при врожденной пахионихии можно также ошибочно принять за подногтевую опухоль.
Многие новообразования не сопровождаются воспалительной эритемой. Они могут локализоваться под ногтем или в околоногтевых мягких тканях и бывают плотными, эластичными или мягкими.
В зависимости от локализации припухлости и опухоли могут характерно менять свою форму. Так, обычные бородавки при локализации на заднем ногтевом валике или на кончике пальца и подушечке имеют форму круглых выпуклых узелков, но при локализации на боковых ногтевых валиках у них овальная форма. При локализации в дистальном отделе ногтевого ложа бородавки могут поднимать ногтевую пластинку. В гипонихиуме бородавки бывают представлены линейным гиперкератозом, который становится видимым только после пребывания в воде, в результате чего возникает гидратация гиперкератоза, покрывающего бородавку. Иногда бородавки бывают очень крупными и влияют на рост ногтя.

Эритема и припухлости наблюдаются при гистиоцитозе из клеток Лангерганса (эозинофильной гранулеме) (тип Леттерера-Сиве и тип Хенда-Шюллера—Крисчена гистиоцитозаХ). Они могут напоминать хроническую паронихию, хотя обычно сопровождаются подногтевым гиперкератозом, онихолизисом и/или подногтевой пурпурой.
Хронический лимфолейкоз может стать причиной специфического инфильтрата заднего и боковых ногтевых валиков, напоминающего паронихию. Встречаются также подногтевые инфильтраты.
Миеломоноцитарный лейкоз может вызывать инфильтрацию дистальной фаланги большого пальца руки, приводящую к хроническому панарицию с вовлечением кости.
Описан коричневатый инфильтрат заднего ногтевого валика у пациента, страдающего хроническим миелоцитарным лейкозом. Тем не менее, если учитывать частоту лейкозов в целом, поражение ногтей встречается редко.
Асимптомный подногтевой узелок наблюдался у пациента с плазмоцитомой.
Хотя грибовидный микоз при поражении ногтя обычно приводит к неспецифичной дистрофии ногтя, он редко становится причиной узелкового инфильтрата. У 56-летнего пациента наблюдалось увеличение среднего пальца, сходное но симптомам с элефантиазом, и множественные нодулярные поражения на пальцах.

б — Паронихия при гистиоцитозе клеток Лангерганса.
Подагрические тофусы могут привести к появлению ограниченных опухолей вокруг ногтя, к изменениям цвета ногтевого аппарата и повреждениям ногтя, напоминающим псориаз.
Бугристые ксантомы на пальце наблюдались при гиперпротеинемии III типа и ксантомах разгибательных сухожилий пальцев при мозгосухожильном ксантоматозе. Семейный гиперхолестеринемический ксантоматоз вызывал ложные опухоли Кенена на пальцах ног у одного пациента.
У 30-месячного мальчика наблюдалась подногтевая ксантогранулема, поднимающая ногтевую пластинку указательного пальца и вызывающая ее частичную деструкцию.
При язвенно-мутилирующей акроостеопатии весь палец или дистальная фаланга могут быть чрезвычайно увеличены. Чаще всего поражается ноготь большого пальца ноги. Большинство случаев относят к приобретенным формам вследствие алкогольной или диабетической периферической нейропатии (синдром Бюро—Бальера), хотя существует ряд синдромов наследственных нейропатий (например, синдром Тевенара).
Аутосомно-доминантный пахидермопериостоз (первичный или идиопатический пахидермопериостоз, синдром Юлингера, синдром Турена—Соланта—Голе) характеризуется пахидермией на лице, предплечьях и голенях и гиперостозом трубчатых костей и связок мелких суставов, включая дистальные межфаланговые суставы, вследствие чего возникает припухлость и симптом барабанных палочек на ногтях, а также умеренная боль, не поддающаяся лечению. Пахидермопериостоз также встречается в качестве ассоциированного признака при синдромах Коффина—Сириса, Leopard, дефекта ногтей и коленной чашечки.
Вторичный пахидермопериостоз (синдром Мари—Бамбергера) — метаболически индуцированный гиперостоз с «барабанными палочками», который встречается при ряде системных заболеваний, наиболее известные из которых — синдром экзофтальма, микседемы, ограниченной претибиальной остеоартропатии (ЭМО-комплекс)|. Акромегалия также может вызвать припухлость дистальной фаланги с признаками, похожими на пахидермопериостоз.
Гипертрофическая легочная остеоартропатия связана с интраторакальными злокачественными новообразованиями, как первичными, так и метастатическими. Рак легких или метастазы составляют 80% всех случаев, новообразования плевры — 10%, оставшиеся случаи включают интраторакальные опухоли, бронхоэктазы, эмфизему, абсцессы легких и другие хронические легочные инфекции. Заболевание характеризуется «барабанными палочками», припухлостью суставов и периостальным новообразованием костей.
Ложный симптом барабанных палочек может наблюдаться при хроническом кожно-слизистом кандидозе.

б — Рудиментарная шестипалость. 
б — Псориатический онихопахидермопериостит. 
б — Ксантомы разгибательных сухожилий.
в — Пахидермопериостоз. 
Источник статьи: http://meduniver.com/Medical/Dermat/pripuxlost_nogtia_bez_vospalenia.html