- Противопоказания к наращиванию ногтей
- Противопоказания по состоянию ногтей, рук
- Уход за искусственными наращенными ногтями
- Беременность и наращивание ногтей
- Ногти и рак: что делать, если из-за химиотерапии начали разрушаться ногти?
- Почему во время противоопухолевого лечения могут произойти изменения ногтевой пластины?
- Какие проблемы могут возникнуть с ногтевой пластиной во время проведения химиотерапии?
- Как можно решить эти проблемы? Можно ли их избежать?
- Как правильно ухаживать за ногтями во время противоопухолевого лечения?
- Можно ли делать маникюр во время химиотерапии? Покрывать ногти обычным лаком или шеллаком?
- Как быстрее восстановить ногтевые пластины после противоопухолевого лечения?
- Что делать, если из-за химиотерапии начали разрушаться ногти? К какому врачу обратиться?
- Паронихия — Воспаление вокруг ногтя: как убрать покраснение?
- Что вызывает воспаление вокруг ногтя?
- Как проявляется?
- Диагностика
- Как лечить?
- Лечение острой формы
- Лечение паронихии при сопутствующих кожных болезнях
- Лечение хронической формы
- Возможные осложнения
- Как предупредить паронихию?
Противопоказания к наращиванию ногтей
Это перечень противопоказаний, при которых шанс того, что наращенные ногти не будут держаться слишком велик. Само по себе наращивание не навредит, но в таком случае лучше будет переждать, и нарастить ногти позже.
- Сахарный диабет
- Герпес (Особенно, если места локализации находятся на лице, руках)
- Заболевания сердечно-сосудистой системы
- Плохое кровообращение
- Базедова болезнь
- Гормональные нарушения
- Курс химиотерапии
- Прием антибиотиков
Не рекомендуется первый раз наращивать, если в данный момент вы проходите курс антибиотиков.
Если у вас уже есть ногти, а вы заболели, и вам назначили курс антибиотиков, то ничего страшного.
Это еще не значит, что они тут же отвалятся. В этом случае возможно (но совсем не обязательно — все индивидуально) появление больших отслоев, но по окончании курса, все нормализуется. В этом случае желательно сообщить мастеру о приеме, чтобы причина отслоев сразу была ясна. - Аллергия на материалы или их компоненты
- Внезапные сильные стрессовые ситуации
Часто сопровождается также выпадением волос, изменением цвета кожи и т.п. Опять же, если ногти уже нарощенны, снимать их необязательно, тут возможны отслои, но по выздоровлению все должно нормализваться. - Беременность
Противопоказания по состоянию ногтей, рук
Здесь приведены возможные заболевания, травмы ногтей, при которых не рекомендуется наращивать. В этом случае не только большой шанс, что они не будут держаться, а также наращивание может еще больше повредить натуральным ногтям.
- Грибковое, бактериальное, вирусное поражение ногтей и кожи вокруг них
- Травмированные ногти После снятия искусственных ногтей методом «отколупывания», после перепила, травм. Если травма ( в виде впадины, трещины, пятна белого, желтого или красного цвета и т.п.) присутствует на одном ногте и не распространяется, т.е. срастает, то наращивать можно.
- Синяк (гематомы) под ногтем
- Повышенная влажность рук Бороться с этим не стоит, т.к. это просто особенность организма. В этом случае наращивать также можно, но не исключено частое появление отслоев, возможно, коррекцию придется делать чаще, чем обычно.
Уход за искусственными наращенными ногтями
А теперь о том, как самостоятельно ухаживать за искусственными ногтями.
- Избегайте чрезмерных нагрузок на ногти, даже у искусстенных ногтей есть предел прочности. Занятие спортом и др. Осторожно при открывании дверей автомобиля.
- Не используйте ногти в качетсве «орудия труда». Не надо открывать пробки, поддевать что-либо, ковырять и т.д. Делайте все пальцами или предназначенными для этого инструментами.
- Избегайте открытого пламени. Особеннно спички, зажигалки. Горят хорошо.
- Не обрезайте длину ногтей кусачками или ножницами. Ногти можно подпиливать мягкой, не металлической пилкой.
- Не делайте маникюр (обрезной) перед наращиванием\коррекцией. Его можно сделать не позже, чем за 3 дня до процедуры, либо сразу после.
- Не снимайте искусственные ногти самостоятельно.
Беременность и наращивание ногтей
На эту тему беременности и наращивания ногтей до сих пор идут постоянные споры между теми, кто считает, что ничего опасного тут нет, и теми, кто считает, что это плохо влияет на состояние здоровья матери и будущего ребенка.
На сегодняшний день действительно нет окончательных результатов исследований всех и каждого ингридиента, входящих в состав систем для моделирования искусственных ногтей. Химики и врачи не могут с полной уверенностью сказать, оказывают ли эти компоненты пагубное влияние на развитие плода.
А теперь мнение по этому поводу:
Во время беременности в огранизме происходит много всяких изменений, что, очень часто, отражается на ногтевой пластине. Т.е. ногти начинают сильно отслаиваться. Это не обязательно произойдет, все очень индивидуально, но вероятность велика. И хотя бы из-за этого уже стоит снять ногти. Если у вас запланирована свадьба на этот период, то нарастить ногти можно, но потом сразу их снять.
© 2007 — 2021 г. Маникюр, наращивание и дизайн ногтей
Источник статьи: http://www.mosglamours.ru/stati/020.html
Ногти и рак: что делать, если из-за химиотерапии начали разрушаться ногти?
Противоопухолевая терапия – сложное испытание для организма. Побочные эффекты терапии могут повлечь за собой ряд проблем. На пятой-шестой неделе лечения у человека развиваются поздние реакции кожной токсичности: сухость кожи, трещины, зуд, гиперпигментация, изменения волос и ногтей. Как справиться с влиянием противоопухолевой терапии на ногтевые пластины рассказывает Роман Николаевич Назаров — кандидат медицинских наук, врач-дерматовенеролог, онкодерматолог, трихолог консультативно-диагностического центра НМИЦ онкологии им. Н.Н. Петрова.
Почему во время противоопухолевого лечения могут произойти изменения ногтевой пластины?
Противоопухолевая терапия губительно влияет не только на злокачественные клетки, но и на здоровые. Особенно страдают активно растущие клетки кожи, волосяных фолликулов, ростковой зоны ногтя. Кроме того, клетки кожи, волос и ногтей несут на себе те же рецепторы, что и опухолевые клетки и становятся «второй мишенью» при таргетной терапии.
Например, препараты ингибиторы EGFR (эпидермального фактора роста) подавляют рост клеток, вызывают преждевременную пролиферацию (образование) клеток, выброс повреждающих тканевых ферментов. В результате развивается воспаление, высыпания, истончение, сухость и зуд кожи, изменения ногтей и волос.
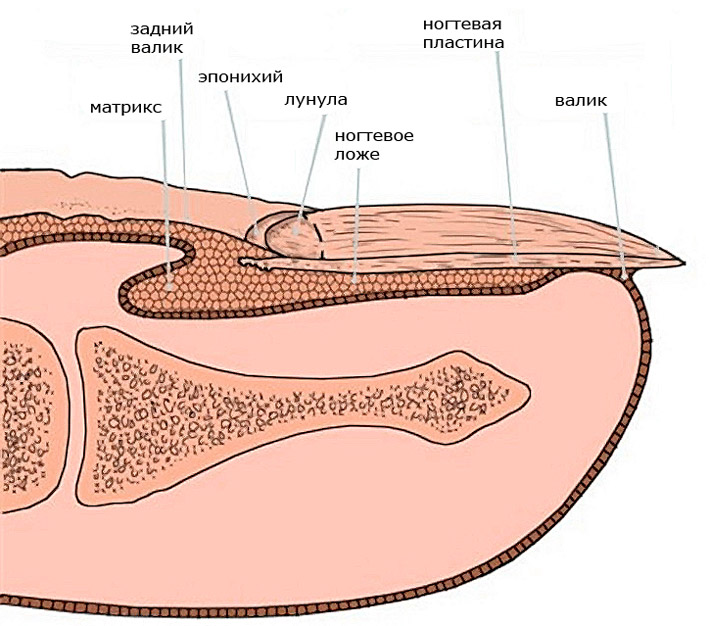
Какие проблемы могут возникнуть с ногтевой пластиной во время проведения химиотерапии?
Схема строения ногтевой пластины
При проведении химиотерапии могут возникнуть следующие изменения ногтей:
Паронихия – воспаление кожи околоногтевого валика, возникает покраснение, отек, болезненность, часто присоединяется вторичная грибковая или бактериальная инфекция.
Дистрофия ногтя, или ониходистрофия – изменение формы, размера, структуры, цвета ногтевой пластины. Другой причиной дистрофии ногтей может быть развитие новообразований ногтевого ложа и ногтевых валиков.
Онихолизис – отслойка ногтя от воспаленного ногтевого ложа, сопровождающаяся болезненностью и легкой травматизацией. При правильном уходе и лечении все эти изменения носят обратимый характер в течении нескольких месяцев.
Меланонихия – изменение окраски ногтя, развитие коричневых или черных полосок, возникает за счет активизации меланоцитов противоопухолевыми препаратами. После отмены препаратов полоски постепенно бледнеют, но иногда этот процесс может длиться несколько лет. Другой причиной меланонихии может быть подногтевой пигментный невус или развитие подногтевой меланомы.
Как можно решить эти проблемы? Можно ли их избежать?
К сожалению, полностью избежать проблем с ногтевой пластиной невозможно. Для профилактики их развития и уменьшения интенсивности на фоне противоопухолевой терапии показан комплекс мероприятий, назначаемый еще до начала лечения:
- использование мягких моющих средств;
- увлажнение кожи, кремы-эмоленты;
- исключение агрессивных процедур;
- аптечные солнцезащитные кремы;
- ношение просторной хлопчатобумажной одежды;
- ношение просторной и удобной обуви;
- ограничение использования раздражающих, спиртовых растворов.
Кроме того, врач-онколог накануне или в день начала таргетной терапии назначает профилактическую медикаментозную терапию кожной токсичности, которая включает в себя:
- нанесение аптечных увлажняющих кремов-эмолентов утром;
- нанесение глюкокортикоидных кремов с активностью не выше 1% гидрокортизоновой мази вечером;
- нанесение аптечных солнцезащитных кремов с фильтрами SPF > 20, PPD > 1/3 SPF на открытые участки тела перед выходом на улицу в период с весны по осень;
- дополнительно возможно применение антибиотиков тетрациклинового ряда.
Как правильно ухаживать за ногтями во время противоопухолевого лечения?
Во-первых, беречь кожу и кутикулы ногтей от травм, исключить обрезной маникюр и педикюр, носить удобную эргономичную обувь, периодически применять хлопчатобумажные защитные перчатки.
Во-вторых, наносить аптечный увлажняющий крем на область кистей и стоп.
Для профилактики паронихии следует предпринять комплекс мер:
- исключить обрезной маникюр, гель-лак, искусственные ногти, наращивание ногтей;
- носить свободную удобную обувь;
- избегать воздействия раздражителей и химических веществ;
- не парить кисти и стопы в воде;
- пользоваться хлопчатобумажными перчатками, увлажняющими кремами и антисептическими растворами (хлоргексидин 0,05%, мирамистина 0,01%) для профилактики вторичной инфекции;
При развитии онихолизиса необходимо аккуратно подстригать ногти, бережно ухаживать за ними и не травмировать. Можно на весь период лечения защищать поврежденный ноготь одноразовым бактерицидным пластырем. Для профилактики вторичной инфекции можно делать теплые (температуры тела) ванночки для ногтей по 3-5 мин (утро, вечер) с бледно-розовым раствором марганцовки.
Можно ли делать маникюр во время химиотерапии? Покрывать ногти обычным лаком или шеллаком?
Во время химиотерапии пациентам не рекомендуется делать маникюр с применение обычного лака, и тем более с применением шеллака. Все усилия должны быть направлены на бережный уход, профилактику развития паронихии, онихолизиса и вторичной инфекции. Если пациенту самому трудно ухаживать за ногтями, можно порекомендовать процедуры медицинского маникюра и педикюра у специалиста с медицинским образованием.
Что касается шеллака, то даже у совершенно здоровых людей гель-лак (шеллак, наращивание и др.) может привести к серьезным проблемам с ногтями. Все такие истории стандартны: несколько лет подряд каждые 2-3 недели девушка посещает маникюрный салон и сменяет одно покрытие гель-лаком за другим. И вот неожиданно при очередном визите обнаруживается проблема – ногти отслаиваются от ногтевого ложа, легко ломаются, появляются пустоты, трещины, темные включения, меняется цвет.
Причина в том, что гель-лак наносит хроническую химическую травму ногтю, а под покрытием создается недостаток кислорода и повышенная влажность – идеальные условия для роста грибковой и анаэробной инфекции.
Современная мировая тенденция – наносить гель-лак только перед важными мероприятиями и событиями в жизни. Если здоровый человек все-таки, применяет гель-лак чаще, необходимо давать ногтям «отдохнуть», например, один месяц прибегать к покрытию, один месяц сделать перерыв с применением витаминных укрепляющих растворов и лаков. При этом необходимо пользоваться услугами только тех маникюрных салонов, где соблюдаются режимы стерилизации инструментов и применяются светодиодные LED лампы.
Как быстрее восстановить ногтевые пластины после противоопухолевого лечения?
Основа ногтевой пластины на 62% состоит из белка кератина. Плотность кератина в ногтях и волосах обусловлена значительным количеством атомов серы (5-6%) в составе аминокислоты цистеина. Образующиеся между молекулами связи укрепляют белок, делая его твёрдым.
Между слоями кератина располагаются тонкие прослойки воды и жира. Именно эти прослойки придают ногтю эластичность и блеск. В здоровой ногтевой пластине содержатся и другие микроэлементы – кальций, хром, фосфор, селен и цинк.
Таким образом для восстановления ногтей в рацион питания пациентов должны входить продукты с высоким содержанием белка, серы, микроэлементов, жиров омега 3, 6, 9 (мясо птицы, морская рыба, яйца, орехи, брокколи и др.). Возможно применение биологически активных добавок к пище по рекомендации врача-дерматолога.
Необходимо продолжить бережный уход за ногтями и применение аптечных увлажняющих кремов на кисти и стопы.
Дополнительно на ногтевые пластинки можно наносить аптечные витаминные укрепляющие растворы и лаки с хитозаном и микроэлементами.
Применять народные средства я не рекомендую.
Что делать, если из-за химиотерапии начали разрушаться ногти? К какому врачу обратиться?
При выраженной кожной токсичности, в том числе и при проблемах с ногтями, показана консультация врача-дерматолога.
Также перед началом противоопухолевого лечения пациентам с заболеваниями кожи и ногтей обязательно необходимо проконсультироваться с врачом-дерматологом (дерматовенерологом).
Врач-дерматолог назначает дополнительное лечение кожной токсичности, рекомендации по косметическому уходу и является источником дополнительной психологической поддержки для пациентов.
Авторская публикация:
Назаров Роман Николаевич , кандидат медицинских наук, врач-дерматовенеролог, онкодерматолог, трихолог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Источник статьи: http://nii-onco.ru/lechenie/nogti-i-rak-chto-delat-esli-iz-za-himioterapii-nachali-razrushatsya-nogti/
Паронихия — Воспаление вокруг ногтя: как убрать покраснение?
Паронихия пальца (по МКБ 10 код L03.0) встречается у взрослых и детей. Это воспаление боковых и проксимальных ногтевых валиков или кожных складок, которыми окружен ноготь. Основная причина запуска воспалительного процесса – разрушение защитного барьера, который не дает инородным частицам и патогенным микроорганизмам проникнуть вглубь кожи. По статистике паронихия у девушек и женщин встречается в 5 раз чаще, чем у мужчин. Из стремления быть красивыми женщины подвергают свои ногти разным, не всегда безопасным процедурам. Наибольший риск заражения у женщин среднего возраста. По-другому заболевание паронихия называют околоногтевой панариций. Бывает острая и хроническая форма воспаления. Их причины и методы лечения отличаются.
Чаще всего встречается бактериальная и грибковая паронихия.
Что вызывает воспаление вокруг ногтя?
Чтобы понять, где именно происходит воспаление при паронихии, разберем, как устроен ноготь и мягкие ткани вокруг него. Ногтевой аппарат имеет сложное строение. Он состоит из пяти основных структур: ногтевой пластины, матрикса, ногтевого ложа, кутикулы и ногтевых валиков.
Кутикула – это важный защитный элемент, она соединяет вместе кожу пальца и ногтевую пластину. Механически защищает от попадания под ноготь со стороны боковых валиков и ростковой зоны раздражителей, аллергенов, патогенных микроорганизмов. Еще одна особенность этой кожицы над ногтем в том, что в ней нет кровеносных сосудов и нервных окончаний. Именно поэтому мы не чувствуем боли и не видим крови, когда мастер маникюра обрезает кутикулу. Но, с другой стороны, отсутствие кровоснабжения означает отсутствие местной защиты от внешних инородных тел, раздражителей, патогенных агентов. Эту функцию выполняют лейкоциты – белые кровяные клетки. Поэтому в случае травмирования кутикулы негативные факторы не встречают препятствий и сразу проходят глубже.
Основным фактором, который вызывает острую паронихию, является инфицирование. Даже при незначительной травме кутикулы, разрушении целостности кожного покрова на ногтевых валиках патогенные микроорганизмы попадают вглубь тканей ногтевого аппарата. В 60 % случаев воспаление развивается из-за штаммов золотистого стафилококка (Staphylococcus aureus). Возможно заражение смешанной патогенной микрофлорой и стрептококком.
Чаще паронихия возникает на руках. Пальцы рук в отличие от ног больше соприкасаются с окружающей средой, подвергаются механическим травмам, контакту с водой, агрессивными веществами, потенциальными источниками инфекции. Не видимые глазу трещинки, о наличии которых вы можете даже не подозревать, становятся воротами для проникновения патогенных бактерий и грибков, провоцируют воспаление.
К самым частым причинам паронихии относятся:
- плохая дезинфекция рук или инструментов во время маникюра или педикюра;
- занозы, ссадины, порезы, царапины в зоне вокруг ногтя;
- отодранные или откусанные заусенцы;
- привычка грызть ногти;
- тесная неудобная обувь (вызывает паронихию на пальцах ног)
- врастание ногтей;
- ношение искусственных ногтей;
- грибковая инфекция кожи или ногтей (онихомикоз);
- неаккуратное или неправильное подстригание ногтей в домашних условиях.
Вызвать воспаление ногтевых валиков у маленьких детей может привычка сосать пальцы.
Хроническая паронихия – это воспалительная реакция, возникающая в ответ на действие раздражителей или аллергенов. Если при острой форме, как правило, поражается только один ноготь, то при хронической – одновременно несколько. Обычно это большой, указательный и средний пальцы рабочей руки.
Хроническая паронихия развивается как следствие раздражающего контактного дерматита или грибковой инфекции.
Она часто встречается у домохозяек и людей определенных профессий, контактирующих с раздражающими веществами, повышенной влажностью. К таким профессиям относятся уборщики, работники прачечной, которые постоянно контактируют с водой, порошками, слабыми щелочами, кислотами, моющими и чистящими средствами бытовой химии.
Также в группу риска входят профессии, связанные с кухней, повара, бармены, посудомойки. Грибковую паронихию, вызванную грибком рода Candida, в быту называют болезнь пекарей или кондитеров. Постоянный контакт с влагой, тестом, сахарами создает благоприятные условия для развития такой грибковой инфекции.
Хроническая форма воспаления кожи вокруг ногтя нередко встречается у сотрудников химических лабораторий, людей, работающих с горюче-смазочными материалами. В группе риска профессиональные пловцы, руки и ноги которых постоянно контактируют с водой и дезинфицирующими средствами для бассейна.
При постоянном действии агрессивных веществ защитный барьер ногтя постепенно разрушается, что приводит к воспалению.
Хроническая паронихия часто встречается у людей с сахарным диабетом, хроническими кожными болезнями такими, как экзема и псориаз. Также вызвать ее может длительный прием некоторых лекарств. Например, препаратов из группы ретиноидов и ингибиторов протеаз.
Как проявляется?
Симптомы паронихии зависят от формы болезни. При нарушении защитного барьера между ногтем и ногтевой складкой туда попадают патогенные микроорганизмы или агрессивные вещества, что запускает рост патогенной микрофлоры и воспалительный процесс.
При острой паронихии воспаление развивается быстро. Первые признаки дают о себе знать через 1 – 2 дня после травмы. К ним относятся покраснение поврежденного места, припухлость, болезненность при надавливании, местное повышение температуры. В дальнейшем происходит скопление под кожей гнойных масс, которые просвечивают желтым или желто-зеленым цветом. При этом увеличивается отек, ногтевой валик приподнимается, палец становится болезненным не только при надавливании, но и в состоянии покоя. Сгибания верхней фаланги пальца доставляют затруднение, внутри присутствует чувство распирания. При сильном нажатии возможно выделение гноя из ногтевого синуса, щели между ногтевым ложем и ногтевым валиком.
Паронихия у маленького ребенка вначале вызывает капризность, проблемы со сном. Затем палец малыша краснеет, отекает. Воспаленное место становится горячим на ощупь, прикасания к нему сильно болезненны. Ребенок плачет, отдергивает больной пальчик, когда родители пытаются его рассмотреть, не может его согнуть.
Хроническая форма воспаления развивается медленно, не вызывает сильных болевых ощущений. Ногтевая складка может быть красной, опухшей. Пульсирующая боль отсутствует. Скопление гноя возможно только в период обострений. Кожа на ногтевом валике может шелушиться, расслаиваться. Длительно протекающие хронические воспалительные процессы приводят к дистрофическим изменениям ногтя и исчезновению кутикулы. Меняется форма, структура ногтевой пластины, наблюдается ее утолщение, обесцвечивание.
Грибковая и бактериальная формы инфекции различаются по интенсивности и локализации воспалительного процесса. При грибковой паронихии, вызванной инфицированием грибком рода Candida, наблюдается покраснение, отек. При надавливании на валик отмечается боль. При длительном течении на ногте образуются поперечные борозды, околоногтевая кожица отслаивается. Воспалительный очаг располагается между самой ногтевой кожицей и наружной поверхностью ногтевой пластины. Для бактериальной инфекции характерна сильная пульсирующая боль, воспалительный очаг располагается в мягких тканях ногтевого валика и не задевает ногтевую пластину.
Диагностика
При подозрении на острую паронихию обратитесь к подологу или хирургу, если подолога поблизости нет. Диагноз ставится на основании клинических симптомов, опроса человека, осмотра пораженного места. Важно рассказать о специфике вашей работы, предшествовавших травмах в области ногтя. Врач проверит, есть ли скопление гнойных масс (абсцесс), оценит тяжесть состояния и примет решение по поводу способа лечения.
При диагностике паронихии важно не спутать болезнь с другими возможными нарушениями в области ногтевой пластины со схожей симптоматикой.
К ним относятся:
- Поверхностная инфекция, которая проявляется в виде эритемы и отека в пораженной части без пульсирующей боли;
- Панариций или гнойное воспаление глубоких слоев кожи пальца. Характеризуется тяжелым течением. Паронихию рассматривают как начальную стадию панариция. При панариции покраснение, болезненность и образование пузыря с гнойным содержимым необязательно возникает рядом с ногтем. Пораженная зона становится теплой, красной, напряженной и очень болезненной;
- Герпетическая инфекция дистальной (верхней) фаланги пальцы. В этом случае перед началом воспалительного процесса человек будет испытывать жжение, зуд. Для герпетической инфекции пальцев рук характерно образование везикул, боль, покраснение;
- Онихомикоз. Это грибковая инфекция ногтя, которая вызывает помутнение, желтоватую окраску ногтевой пластины.
- Плоскоклеточный рак. Поражает, главным образом, кожу, но иногда задевает и ногтевое ложе. Это редкая злокачественная подногтевая опухоль, которая может быть ошибочно принята за хроническую паронихию;
Кроме этого важно провести дифференциальную диагностику с экземой, посриазом и синдромом Рейтера (поражение суставов, способное вызвать скопление гноя в области ногтевого валика).
Инструментальные методы диагностики, такие как рентгенография, УЗИ, лабораторные анализы назначают только в случае, если наблюдаемая клиническая картина паронихии нетипична и вызывает сомнения относительно диагноза.
Как лечить?
Лечение паронихии на руках или стопах лучше доверить врачу, особенно если это гнойное воспаление. Обратитесь с данной проблемой к подологу, хирургу или дерматологу. Он осмотрит пораженное место, оценит тяжесть инфекции, проведет очистку от гноя, подберет лекарства для дальнейшего домашнего применения. При необходимости направит на дополнительные обследования, анализ гнойного содержимого для выявления конкретного возбудителя.
Попытки лечения паронихии в домашних условиях, а особенно выдавливание гноя, опасны переходом инфекции на соседние ткани, присоединением новых патогенных возбудителей.
Показанием для хирургического вмешательства является воспаление любой формы, если оно сопровождается скоплением гноя.
Поэтому обратитесь к врачу при появлении следующих симптомов:
- покраснение, отек и болезненность кожи в основании ногтевой пластины или в области боковых ногтевых валиков;
- нагноение, вызвавшее отслоение кожи и ногтевой пластины, выделение гноя;
- резкое усиление боли при надавливании на ноготь и кончик пальца.
Лечение острой формы
Лечение острой паронихии основано на тяжести воспаления и наличии абсцесса. Если есть абсцесс, его следует вскрыть, чтобы удалить гной. Без этой процедуры состояние будет только ухудшаться.
Воспаление со скоплением гноя в ногтевом валике лечат с помощью небольшой операции. Удаление паронихии и очистку от гноя выполняют через маленькие надрезы с применением местной анестезии или проколы иглой без анестезии. Эта процедура необходима для выведения гноя, скопившегося под кожей. В тяжелых случаях, когда абсцесс распространяется до ногтевого ложа или связан с врастающим ногтем, может потребоваться удаление части ногтевой пластинки.
Из местных препаратов для лечения паронихии используют мази, направленные на борьбу с бактериальной инфекцией. Применяют противовоспалительные и антибактериальные средства широкого спектра, которые обязательно должны быть эффективны против золотистого стафилококка. После удаления гноя на образовавшуюся ранку врач накладывает стерильную марлевую повязку с лечебной мазью. Как только гной начинает выходить, человек сразу чувствует облегчение. Пульсирующая боль и напряжение уходит.
При тяжелых формах воспаления антибиотики могут быть назначены перорально. Это необходимо при тяжелых инфекциях, иммунодефицитных состояниях или в случае, если не получается обеспечить адекватный дренаж для оттока гноя.
После дренирования важно соблюдать все рекомендации врача, проводившего процедуру, чтобы предотвратить вторичную инфекцию. Через несколько дней пациент должен снова показаться специалисту для оценки состояния околоногтевых тканей. При правильном уходе после дренирования абсцесса пораженный палец быстро заживает без каких-либо осложнений.
Если вскрытие паронихии произошло само по себе, обработайте ранку антисептиком. Используйте для этого раствор хлоргексидин, перекись водорода, фурацилина. Замотайте стерильным бинтом и обратитесь к врачу за дальнейшими советами по уходу.
Можно ли вылечить паронихию самостоятельно в домашних условиях?
Можно, но только на начальных стадиях, когда еще нет образования гноя. При воспалении без явного абсцесса помогают теплые ванночки с антисептическими растворами (хлоргексидин, повидон-йод), солевые ванночки. Делать их нужно 4 – 5 раз в день по 10 – 15 минут. Если состояние в течение двух дней не улучшается, покажитесь врачу. Применять самостоятельно противовоспалительные и антибактериальные мази не рекомендуется. Такие препараты должен назначать доктор.
При своевременном обращении к специалисту лечение острой формы воспаления имеет благоприятный прогноз. Состояние улучшается в течение нескольких дней. Если острая паронихия постоянно повторяется, то она перерастает в хроническую. Поэтому пациентам следует принять меры, чтобы избежать в будущем травм в области ногтевых складок.
Лечение паронихии при сопутствующих кожных болезнях
Если причина острой паронихии связана с псориазом или экземой, то лечение в этих случаях должно быть направлено на первопричину. Обратитесь к своему дерматологу и сообщите ему о проблеме с ногтями.
Экзема и псориаз – это не заразные хронические кожные болезни, их течение состоит из чередования периодов обострений и ремиссии. К сожалению, полностью избавиться от них пока невозможно. Основная цель лечения этих болезней – облегчить симптомы и добиться стойкой ремиссии.
Помогают лекарственные препараты для приема внутрь, местные мази и кремы, физиотерапия. Большое значение имеет отказ от вредных привычек, строгое соблюдение диеты и избегание нервных стрессов. Так как часто именно эти факторы становятся пусковым механизмом для начала обострения. Следует исключить продукты, вызывающие аллергию, алкоголь, сладости, а также тяжелые для переваривания жирные, острые, копченые продукты.
В период обострений кожа краснеет, воспаляется, начинает шелушиться, зудеть. На ней могут появляться гнойники и сыпь. Важно не допустить осложнений в виде вторичной бактериальной или грибковой инфекции, так как это приводит к паронихии и замедлению восстановления кожи.
Лечение хронической формы
Лечение хронической паронихии направлено на выявление и устранение источника раздражения. Нужно приготовиться к тому, что оно будет длительным, займет от нескольких недель до нескольких месяцев в зависимости от тяжести состояния. Дело в том, что хроническая паронихия медленно реагирует на лечение.
При хронической воспалительном процессе по возможности стараются исключить контакт с раздражителем, назначают местные противовоспалительные и восстанавливающие защитные функции кожи средства.
Если паронихия возникла как результат приема определенных лекарственных препаратов, то врач и пациент должны вместе решить, являются ли неблагоприятные последствия такого лечения приемлемыми для терапевтического эффекта лекарства. Или стоит подумать о подборе другого препарата. Прекращение приема провоцирующего воспаление лекарства позволит быстро восстановить околоногтевые ткани, убрать раздражение и неприятные ощущения.
В случае если причина в грибковой инфекции, назначают местные противогрибковые средства в виде мазей, гелей, растворов. При необходимости делают зачистку поврежденной грибком зоны аппаратным медицинским маникюром или педикюром.
Успех лечения хронической паронихии во многом зависит от выполнения указаний врача и профилактики, которую пациент будет проводить самостоятельно.
Возможные осложнения
При своевременном лечении паронихия пальцы кистей или стоп быстро вылечиваются. Если же затягивать и ждать, что само все пройдет, то инфекция доберется даже до мышц, сухожилий, костей пальца, попасть в системный кровоток. Скопления гноя может подрывать ноготь, привести к его отслойке от ногтевого ложа. При запущенных стадиях нередко требуется частичное или полное удаление ногтевой пластины с длительной реабилитацией.
Основным осложнением хронической паронихии является дистрофия ногтей, вызванная воспалением в области матрикса ногтя. Она проявляется в виде ломкости, расслаивании ногтевой пластины, искажением формы, формированием выемок, борозд. Возможно изменение цвета ногтевой пластины.
Как предупредить паронихию?
Чтобы предупредить воспаление вокруг ногтя, тщательно соблюдайте правила личной гигиены. Правильный уход за ногтями значительно снизит риск возникновения инфекции, сохранит ваши ногти, ногтевые валики и ногтевое ложе здоровыми. Если случайно произошла травма или раздражение, сразу обработайте кожу вокруг ногтя антисептиком. Носите в сумочке спрей для антисептической обработки. Ведь неприятность в виде занозы, пореза, царапины, ссадины может случиться где угодно, а дезинфекция травмированного места предупредит инфицирование.
Чтобы не допустить паронихии, придерживайтесь следующих рекомендаций по уходу за ногтями и кожей рук, ног:
- держите руки и ноги в сухом и чистом состоянии;
- наносите увлажняющий крем после купания или каждый раз после мытья рук, если у вас сухая кожа, это поможет избежать образования трещин;
- избегайте длительного контакта с потенциальными раздражителями (химикаты, средства бытовой химии, лаки, краски), используйте защитные перчатки;
- не грызите ногти, не расковыривайте кожу вокруг них;
- не обрезайте кутикулу, особенно на ногтях ног, разрушение ногтя или кутикулы приведет к попаданию бактерий и грибков;
- не откусывайте и не отрывайте заусеницы, аккуратно обрезайте их маникюрными кусачками;
- не отращивайте слишком длинные ногти, регулярно подстригайте и сглаживайте острые края пилочкой;
- держите руки подальше от постоянного воздействия воды, избегайте попадания раздражителей или аллергенов на кожу;
- выполняйте дезинфекцию маникюрных инструментов перед процедурой;
- держите в норме уровень сахара в крови, если страдаете сахарным диабетом;
- следите, чтобы ваша обувь и носки были всегда сухими, это поможет предупредить развитие грибковой паронихии.
Если избежать паронихии не удалось, не бойтесь и обращайтесь за врачебной помощью. Мы всегда рады будем вам помочь в центре подологии Евы Корнеевой. У нас вы сможете быстро, безопасно и безболезненно вылечить воспаление вокруг ногтя. Все манипуляции выполняются в условиях 100 % стерильности без риска осложнений. Быстрая реабилитация после процедуры позволит вам вернуться к своим делам, но уже без боли и дискомфорта в пальцах.
Для записи звоните по телефону +7 (985) 489-45-86.
Источник статьи: http://g2f.ru/stati/paronixiya-vospalenie-vokrug-nogtya-kak-ubrat-pokrasnenie