- Младенец покраснел палец у ногтя
- Панариций
- Как возникает панариций
- Виды панариция
- Классификация панарициев:
- Симптомы панариция
- Стадии заболевания
- Факторы риска
- Диагностика панариция
- Лечение панариция
- Профилактика
- Воспаление кожи возле ногтя на ноге у ребенка лечение
- Симптомы
- Панариций у ребёнка
- Причины
- Антибиотики при лечении нарыва на пальце
- Возможные осложнения
- Виды нарывов на пальцах рук или ног
- Домашние методы лечения
- Хирургическое вмешательство для лечения воспаления ногтя
- Медикаментозное лечение
- Меры профилактики
- Оперативное вмешательство
- Классификация патологического процесса
Младенец покраснел палец у ногтя
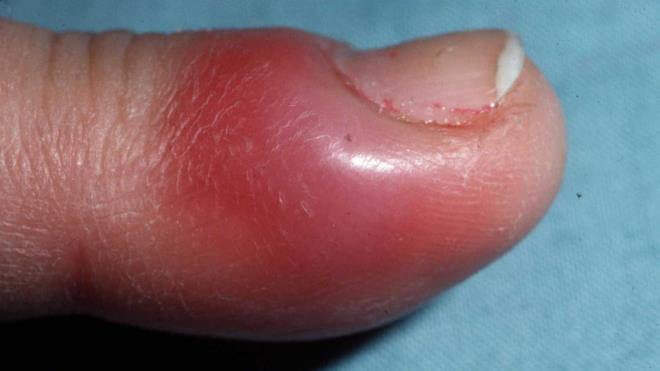
Увидев такой нарыв на детском пальчике, практически каждая мама считает, что речь идет о серьезнейшем воспалительном процессе, когда на деле всему виной становится неправильно сделанный маникюр, после которого отрастающий уголок ногтевой пластины впивается в нежную кожу околоногтевого валика, провоцируя тем самым образование гнойного мешка.
В этом случае нарыв возле ногтя у грудничка вскрывается в течение нескольких дней, после чего наступает выздоровление, однако это не означает, что следует пускать процесс на самотек, дожидаясь того момента пока проблема решится сама собой. Дело в том, что нарыв на пальце возле ногтя у грудничка может перерасти в серьезное воспаление, если не обрабатывать его антисептическими средствами и лучше всего для этих целей подходит спиртовая настойка календулы, которую следует применять по согласованию с педиатром. При образовании гнойного мешка врач может назначить более серьезные препараты по типу антибиотиков местного действия (мазь «Бактробан», «Банеоцин» в виде порошка и пр.), ежедневное применение которых поможет в течение нескольких суток вытянуть гной на поверхность, а также снять процесс воспаления без каких-либо серьезных последствий для здоровья самого грудничка. Естественно, в период лечения детский ноготь и околоногтевой валик следует закрывать пластырем или стерильной марлевой повязкой, надевая сверху царапки (специальные варежки для новорожденных), для того, чтобы кроха случайно не проглотил нанесенные на ранку лекарственные препараты.
Кроме того, не следует забывать и о профилактических мерах, которые сводятся к правильной подрезке ногтей с обязательным закруглением уголков пластины и обработке пальчиков и используемого инструментария детским антисептиком (как вариант, можно использовать все ту же спиртовую настойку календулы). Такие нехитрые меры, применяемые каждый раз, когда мама будет делать крохе маникюр, помогают избежать попадания инфекции и развития воспалительного процесса, поэтому пренебрегать ими категорически противопоказано.
Если же нарыв на пальчике детской ручки или ножки образовался по причине вроста ногтевой пластины, что случается довольно часто, то необходимо аккуратно подрезать раздражающий нежную кожу уголок ногтя, извлечь его пинцетом или любым другим удобным в применении предметом и обработать воспаленное место слабой спиртовой настойкой, перекисью водорода или любым другим антисептическим средством. Если же ничего такого нет под рукой, то рекомендуется промыть воспаленный пальчик кипяченной чистой водичкой с детским мылом, просушить его и намазать зеленкой, используя для этих целей обычную ушную палочку.
Зеленка подсушит ранку и нейтрализует все болезнетворные бактерии и обычно после ее применения проблема сходит на нет в течение нескольких суток. Гораздо серьезнее будут обстоять дела в том случае, если на пальце ребенка образовался гнойный панариций, обычно сопровождающийся острым болевым синдромом, сильным покраснением и неестественной отечностью. Лечение данной патологии у грудничков проводится под строгим контролем педиатра, притом что местный его тип является актуальным только лишь в том случае, если заболевание находится в начальной своей стадии. В данной ситуации врач может назначить ежедневные теплые ванночки с марганцем, антисептические компрессы и примочки. В терапевтический комплекс могут быть включены и народные методы лечения, но только по согласованию с педиатром.
В случае прогрессирования воспалительного процесса (повышения температуры и усугубления общей симптоматики патологии) в срочном порядке проводится хирургическое вмешательство, которое подразумевает чистку образовавшегося от гноя канала, его обеззараживание и антибиотикотерапию.
Источник статьи: http://mirnogotkov.ru/zabolevanie-nogtej/naryiv-vozle-nogtya-u-grudnichka-kak-lechit-vospalenie-nogtya.html
Панариций
Панариций — инфекционное воспаление мягких тканей пальцев рук и ног. Это весьма распространенная и при этом опасная болезнь. Возникает в результате гнойного процесса, который может возникнуть даже после небольшой травмы, если в ранку попадает инфекция.
Панариций является сложной патологией. В зависимости от тяжести процесса, его лечение длится от двух недель до нескольких месяцев.
Это заболевание невозможно качественно вылечить в домашних условиях. При отсутствии квалифицированной медицинской помощи воспаление продолжит быстро прогрессировать и поражать ткани кисти. А это чревато развитием гангрены, флегмоны предплечья, остеомиелита и тяжелых деформаций пальцев. Вовремя не вылеченные абсцессы часто дают рецидив.
Как возникает панариций
Чтобы запустить патологический процесс, достаточно крошечной раны на пальце — например, от укола или занозы.
Небольшие раны быстро затягиваются, но инфекция остается внутри и продолжает размножаться. При этом организм человека распознает опасность и приступает к выработке фагоцитов (лейкоцитов). Строение соединительной ткани кистей рук специфично — она образует вертикальные фасциальные перегородки. Они идут от надкостницы к коже, разделяя на вертикальные ячейки. Таким образом инфекция удерживается от проникновения на другие участки, но возникают идеальные условия для возникновения абсцесса.
Когда в таких перегородках возникает отек и увеличивается давление в тканях — появляется изматывающая боль. Если панариций не лечат — инфекция прорывается в соседние ячейки, распространяясь на суставы и сухожилия.
Виды панариция
Панариций на пальцах рук встречается чаще, чем на стопах. Он может развиться у человека любого возраста, как у мужчин, так и у женщин. Однако чаще всего болезнь поражает пациентов 20-50 лет. У детей тяжелые формы панарициев диагностируют редко, у них обычно воспаляется только околоногтевой валик (паронихии).
Классификация панарициев:
- Околоногтевая форма или паронихий. Болезненный процесс захватывает край ногтевой пластины, переходит на околоногтевой валик. Причина возникновения такого панариция — микротравмы примыкающих к ногтю тканей, почти незаметные порезы — например, в результате непрофессионально сделанного маникюра.
- Подкожный панариций. Нагноение образуется с обратной стороны травмы, в подкожном гнойном пузыре накапливается экссудат, часто — с кровянистыми примесями. Примечательно, что такой нарыв не болит, человека может беспокоить только незначительное жжение. Кожа вокруг панариция краснеет. Если подкожный пузырь увеличивается в объеме — это значит, что болезнь прогрессирует. Именно эта форма заболевания легче других поддается лечению. Но в силу особенностей строения мягких тканей воспаление быстро распространяется на суставы и сухожилия.
- Подногтевой панариций. Очаг воспаления находится под ногтевой пластиной, в мягких тканях. Инфекцию можно занести при травме ногтя или занозе.
- Костный панариций. В этом случае воспаляется костная ткань пальца. Такое воспаление может возникнуть после глубоких травм и переломов.
- Суставная форма или гнойный артрит. Поражается сустав между фалангами, пальцы приобретают веретенообразную форму и любое движение становится болезненным.
- Комбинированная суставно-костная форма. Воспаление захватывает не только сустав, но и кость.
- Сухожильная форма. Самый сложный и болезненный вид панариция. Кроме кости и сустава воспаление перекидывается на сухожилия, пораженный участок опухает и из-за сильной боли становиться практически невозможно двигать пальцами и конечностью.
Внимание! Выявить подкожный панариций особенно сложно у людей с плотной малочувствительной кожей. Первые признаки воспаления начинают проявляться через 5-7 дней после травмы, когда человек уже почти не обращает внимания на первые неприятные ощущения. Без лечения воспаление захватывает сухожилия, суставы и фаланги приводя к осложненной форме болезни.
Симптомы панариция
Как будет протекать заболевание — зависит от возбудителя, типа воспаления и характера поражений тканей. Однако общие черты у разных типов панариция всё же есть. К ним относятся:
- отечность пальцев на тыльной стороне кисти;
- покраснение и чувство натяжения кожи;
- ограниченность движений, неловкость, скованность;
- неприятные ощущения или боль: от покалывания до резких пульсаций (в зависимости от глубины поражения).
При тяжелой форме панариция пациент будет страдать от высокой температуры, интоксикации, слабости.
Если возбудителем воспаления является стафилококк — яркой клинической картины с болью и повышением температуры может и не быть. В этом опасность такого панариция: при наличии стафилококка процессы распада развиваются очень быстро и развивается некротический очаг. Поэтому будьте внимательны — сильный отек кисти, сопровождающийся слабостью, сонливостью и отсутствием аппетита может свидетельствовать о разрушительной деятельности стафилококка. Срочно обратитесь к врачу!.
В случае, если внутри панариция работает анаэробная флора, рука будет не только отечной, но и багровой или даже синюшной. При этом типе поражения омертвение тканей тоже развивается очень быстро.
Стадии заболевания
Начальная стадия заболевания носит название серозно-инфильтративная. Спустя 2-3 дня после начала поражения она переходит в гнойно-некротическую стадию.
Для серозно-инфильтративной стадии характерны:
- умеренная боль;
- обострение неприятных ощущений, когда кисть опущена вниз;
- покраснение тыльной стороны кисти;
- отек пальцев и кисти;
- пораженный палец с трудом сгибается;
- температура тела колеблется в пределах 37-37,5 градусов;
- удовлетворительное самочувствие.
Когда заболевание переходит в гнойно-некротическую стадию, симптомы выражены ярко:
- пульсирующие или дергающие боли в пораженном пальце;
- пациент вынужден держать кисть приподнятой вверх;
- в центре покрасневших участков кожи просматриваются более бледные пятна;
- вены кисти расширены;
- лихорадка, общая интоксикация;
- в анализе крови высокий показатель СОЭ, повышено число лейкоцитов.
Факторы риска
Воспалительный процесс возникает, если в ранку попадают патогенные микроорганизмы. Ими могут быть:
- золотистый стафилококк;
- бета-гемолитический стрептококк;
- энтероккок;
- кишечная или синегнойная палочка;
- грибковая инфекция.
Нередко причиной воспаления становится комбинация нескольких видов аэробных и анаэробных микроорганизмов.
Открыть ворота инфекции люди могут в силу невнимательности или дурных привычек. Например, к микротравмам может привести привычка грызть ногти или срывать заусенцы, проведение маникюра у недостаточно добросовестного специалиста.
Факторы, при которых нужно быть предельно осторожными и беречь пальцы от микротравм:
- грибковая инфекция:
- дерматоз, осложненный бактериальной и грибковой микрофлорой;
- поражение ногтей в результате псориаза или экземы;
- сахарный диабет (особенно его декомпенсированная форма);
- поражение артерий и вен — оно приводит к нарушению микроциркуляции крови и нарушению трофики тканей;
- прием иммунодепрессанты или глюкокортикоиды;
- пожилой возраст, авитаминозы, истощение. гипопротеинемия;
- частый контакт с едкими химикатами;
- частое пребывание в условиях высокой влажности;
- работа связана с воздействием вибрации;
- синдром Рейно.
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Лечение панариция
Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
Чтобы снять боль, вам предложат нестероидные противовоспалительные препараты.
В случае, если воспаление переросло в гнойно-некротическое, наболевшую полость необходимо своевременно вскрыть, дренировать и промывать антисептическими растворами. На время интенсивного лечения на палец будет наложена повязка и лонгета. Скорее всего, врач назначит курс антибактериальных препаратов — в зависимости от результатов анализа на чувствительность к тому или другому виду антибиотиков.
Профилактика
Появление панариция предупредить не сложно. Для этого важно соблюдать следующие правила:
- при работе надевать защитные перчатки;
- соблюдать технику безопасности на работе и в быту;
- незамедлительно обрабатывать антисептиками любые повреждения кожи — в том числе уколы заноз и заусенцы;
- заклеивать травмированные участки защитным пластырем.
- следить, чтобы инструменты для маникюра были стерильны;
- избегать длительного воздействия воды — она ослабляет защитные качества кожи.
Источник статьи: http://www.polyclin.ru/articles/panaricij/
Воспаление кожи возле ногтя на ноге у ребенка лечение
Нарыв на пальце носит название панариция. В случае, когда воспаленное место находится возле ногтевой пластины, говорят о паронихии. Патология развивается вследствие микротравм в зоне ногтя (ушибов, порезов, уколов). В большинстве случаев недуг встречается на пальцах рук.
Заболевание прогрессирует из-за болезнетворных бактерий, которые проникают в организм через поврежденные ткани. Размножение патогенных микроорганизмов происходит быстрее, если иммунитет человека ослаблен из-за перенесенной болезни или недостатка необходимых организму веществ. Для того чтобы помочь иммунной системе, ранки обрабатываются антисептиками. При игнорировании воспаления или отека развивается нагноение.
Симптомы
Каждая мама знает, как быстро растут ноготки у младенца и как сложно их бывает подстричь. Зачастую именно форма ногтя провоцирует его врастание в мягкие ткани пальчика. Какие симптомы при этом могут наблюдаться?
- Изменение формы ногтя, увеличение его ширины.
- Изменение роста ногтевой пластины, ее искривление, рост вбок.
- Краснота, отек кончика пальца. В запущенном состоянии палец может быть даже синюшного цвета.
- Появление гноя и сукровицы в месте врастания ногтя в боковой валик.
- Боль при хождении как в обуви, так и без нее.
Панариций у ребёнка
За пальцами ребёнка нужно следить особо тщательно, так как именно дети чаще, чем взрослые, имеют привычку грызть ногти и отрывать заусенцы, что может привести к возникновению воспалительного процесса на руках. При появлении красного пятнышка возле ногтя на пальце у ребёнка, следует сразу же намазать его раствором йода. Также можно приложить ватный диск, смоченный в настойке календулы. Хорошо помогут и примочки. Это необходимо для купирования воспалительного процесса в самом начале его развития. При появлении нарыва ни в коем случае нельзя самостоятельно пытаться лечить его или протыкать иглой. Лучшим решением будет обращение к врачу, он проведёт необходимые манипуляции. Так как у детей воспалительный процесс и образование гноя происходит очень быстро, обычно применяют хирургическое лечение.
Причины
Чаще всего поражается большой палец на ноге. Обусловлено это большим давлением на ногти, меньшей подвижностью пальцев, меньшим вниманием к ним. Можно выделить 6 главных причин развития патологии.
- Генетическая особенность, при которой ноготь слишком широкий, уголки его направлены вниз и врезаются в кожу сразу с двух сторон. Случаи такой патологии достаточно редки, но имеют место быть.
- Грибок. Заражение грибком может произойти, если в общественных местах, например в бассейне, ходить босиком или использовать чужую обувь.
Заражение грибком может случиться даже, когда младенец проходит через родовые пути, тогда болезнь даст о себе знать буквально через 7–10 дней после выписки из роддома. - Авитаминоз. Нехватка фосфора, кальция, цинка в организме грудничка приводит к тому, что ногтевая пластина истончается, имеет неровные острые края, которые повреждают нежную кожу, вызывают воспаление, как следствие — начинают нагнаиваться. При нехватке витамина D развивается рахит, что тоже может стать причиной неправильного роста ногтя.
- Неправильный уход. Зачастую это самая главная и самая распространенная причина недуга у детей до года. Если родители подстригают ноготочки новорожденному слишком редко или слишком глубоко обрезают уголки, то ноготь будет вырастать деформированным, повреждая мягкие ткани.
- Неправильно подобранная обувь. Обувь не по размеру или со слишком узким носом сдавливает ножку малыша, давление на край ногтя усиливается при ходьбе и провоцирует врастание. Если у ребенка имеется лишний вес, то это дополнительный фактор риска появления заболевания. Обувь для таких деток должна быть мягкой, легкой, с твердым задником, хорошо фиксирующим стопу и широким носом.
- Травма. Если грудничок повредил палец – ударил, прищемил, это тоже является причиной онихокриптоза.
Антибиотики при лечении нарыва на пальце
При лечении нагноения, вызванного стрептококками или стафилококками, всегда назначаются антибактериальные препараты.
- При подкожном панариции антибиотики применяются при продвижении воспалительного процесса вглубь, но при отсутствии гнойного разложения тканей.
Наибольший эффект наблюдается от препаратов цефалоспоринового или пенициллинового ряда.
- В начале развития суставного панариция применяют внутрисуставные уколы с антибактериальными препаратами широкого спектра действия. Но при тяжёлой форме этого заболевания и при отсутствии эффекта от инъекций единственным методом лечения будет оперативное вмешательство, при котором тоже применяют антибиотики.
Эта группа препаратов назначается и при флегмоне кисти или пальца, если после операции присутствуют очаги воспаления и гноя. В таких случаях антибиотики применяются для недопущения инфицирования соседних тканей. Препараты широкого спектра действия при таком состоянии назначаются в довольно высокой дозе.
Это такие антибиотики как «Ампициллин», «Оксациллин», «Клоксациллин», «Эритромицин», «Метициллин», «Хлорамфеникол». Для локального воздействия поражённый участок прокалывают пенициллиновым раствором на новокаине. Дозировка определяется врачом индивидуально.
Возможные осложнения
Такая несерьезная на первый взгляд патология, как вросший ноготь, если не проводить лечение, может иметь очень серьезные последствия.
- Абсцесс. Пораженный участок кожи со временем начинает воспаляться, если воспаление не снять, то ранка будет гноиться, разовьется абсцесс.
В домашних условиях справиться с ним уже не представляется возможным. Вскрывать абсцесс будет уже хирург. - Лимфаденит. В этом случае воспаление затрагивает лимфатическую систему. Сосуды отекают, пораженный участок распухает, краснеет. Ребенок чувствует сильную пульсирующую боль. Лечение проводится с использованием сильных медикаментов, непременно под наблюдением врача.
- Остеомиелит возникает, если не проводилось никакого лечения либо оно было подобрано неверно. Инфекция вместе с нагноением уходит в глубокие слои кожи, поражает костную ткань. Вылечить его медикаментозно невозможно, для сохранения ногтевой фаланги требуется срочная операция.
- Гангрена. На этой стадии процесс уже необратим, происходит отмирание тканей, некроз. В данном случае речь может идти только о сохранении конечности, поэтому ногтевую фалангу ампутируют.
Совет родителям! Внимательно относитесь к жалобам своего ребенка на здоровье, как только пальчик успел покраснеть – это главный признак того, что скоро начнет нарывать. Незамеченное вовремя красное или уже желтенькое, с гнойником, пятнышко, может привести к печальным последствиям!
Виды нарывов на пальцах рук или ног
Легкая форма нарывания пальца, или паронихия возникает, когда болезнетворные микроорганизмы попадают в кожный покров. В течение заболевания выделяют инфильтративную и гнойную стадии.
Паронихия начинается с покраснения и отёка кожи около ногтя. Затем возникает болевой синдром, появление межклеточной жидкости, содержащей микробы. По мере того как накапливается инфильтрат, образуется пузырёк, содержимое которого становится гнойным. Выделяют такие виды паронихии: 1. Паронихия острого и хронического характера – в зависимости от продолжительности.
Острая паронихия возникает внезапно, ей свойственна сильная болезненность в области нагноения. Обычно этот вид паронихии вызывает бактериальная инфекция – золотистый стафилококк после травмирования верхней фаланги (повреждения кутикулы).
Хроническая форма проявляется постепенно: сначала краснеет кожа около ногтя, палец отекает, возникает болезненность этого участка. 2. Паронихия поверхностная (субэпидермальная) и глубокая, поражающая толщу ногтевого валика около основания ногтя.
Эти разновидности различаются локализацией и клиническим течением. При субэпидермальной паронихии гной скапливается под эпидермисом рядом с краевой частью ногтевого валика. Панариций возникает, когда паронихию лечат неправильно.
Различают следующие его разновидности:
| Вид панариция | описание |
| Кожный панариций | Возникает на тыльной стороне пальца. При таком заболевании происходит скопление гноя под эпидермисом, вследствие чего образуется пузырёк с мутной жидкостью, нередко с примесью крови. Кожный покров краснеет, болевой синдром маловыраженный, иногда ощущается жжение. Увеличение пузырька указывает на то, что воспалительный процесс развивается в более глубоких тканях, происходит прогрессирование заболевания. |
| Околоногтевой панариций (паронихия). | описана выше |
| Подногтевой панариций | Воспалительный процесс в тканях под ногтевой пластиной. Развивается, когда гной проникает под ноготь. Причиной развития такого заболевания может быть попадание занозы под ногтевую пластину или укол. |
| Локализация подкожного панариция | Ладонная поверхность пальца. Воспаление возникает под кожным покровом. Образуемый там гной не может прорвать достаточно плотную кожу в этой части пальца и выйти наружу, поэтому воспалительный процесс уходить вглубь – поражаются сухожилия, суставы и костная ткань. |
| Костный панариций возникает при поражении кости пальца. | Это происходит, когда инфекция напрямую проникает в костную ткань (открытые переломы с инфицированием) или, когда гнойный процесс переходит на кость с окружающих её тканей. |
| Суставной панариций называют гнойным артритом межфалангового сустава | Возникает это заболевание при прямом проникновении инфекционных агентов в суставную полость, а также из-за продолжительного течения подкожного панариция. Этот вид панариция проявляется резким ограничением двигательных функций сустава, боль при пальпации и движении пальца. |
| Сухожильный панариций ещё называют тендовагинитом. | Это довольно тяжёлое заболевание, приводящее к продолжительному ограничению функционирования кисти. При таком панариции возникает отёк, палец принимает согнутое положение, движения ограничиваются. Сухожильный панариций отличается от других его разновидностей сильным болевым синдромом. |
Домашние методы лечения
Стоит сразу оговориться, что лечить дома вросший ноготь возможно только на самых ранних этапах, когда только образовалось покраснение и небольшая припухлость. Все процедуры необходимо выполнять аккуратно, дабы не усугубить положение.
Если вы обнаружили, что ранка начинает загнаиваться, то это повод немедленно обратиться за специализированной медицинской помощью.
- Если у ребенка нарывает палец на руке или ноге, для того чтобы снять воспаление, очень хорошо применять ежедневные теплые солевые ванночки. Делать их лучше перед сном. Хорошими противовоспалительными свойствами обладает поваренная соль и пищевая сода. Достаточно взять 10 граммов (одну столовую ложку без горки) соды или соли, растворить в литре теплой воды и подержать в этом растворе (солевом или содовом) пораженную конечность в течение 20 минут.
Важно! Используйте травяные ванночки для лечения только в том случае, если твердо уверены, что они не вызывает аллергической реакции у ребенка! Если таковая имеется, то лучше делать ванночки со слабым раствором марганцовки.
- После ванночки, когда пораженный пальчик распарился, можно применить повязку с соком алоэ. Для этого возьмите листик алоэ, очистите его от колючек и кожицы, измельчите и выдавите сок. Этим соком пропитайте бинтик, марлечку или любую натуральную ткань, аккуратно подложите его сбоку, под уголок ногтя, чуть приподняв свободный край. Таким образом, давление на травмированный участок снизится, ноготь получит необходимое направление для роста.
Ватку лучше не использовать, так как ее волокна могут попасть в ранку и только усугубят процесс. Компресс оставить на всю ночь, немного забинтовав палец, ни в коем случае нельзя накладывать тугую повязку!
- В течение дня три-четыре раза можно помазать пораженное место маслом чайного дерева, оно снимет раздражение, продезинфицирует, при этом не вызовет никакого дискомфорта или болевых ощущений.
Проследите, чтобы масло полностью впиталось, прежде чем ребенок начнет чем-то заниматься.
Если ноготок слишком сильно задирается, то можно попытаться аккуратно его подрезать. Полностью состригать его нельзя. Нельзя держать палец забинтованным весь день. Если повреждена фаланга на ноге, то бинтовать ее следует перед прогулкой, после – повязку снимать, а пальчик дезинфицировать, дабы в ранку не попала пыль и грязь.
Если следовать рекомендациям, то заболевание пройдет за 5–6 дней и не вызовет никаких осложнений!
На заметку! Нельзя слепо верить всем народным средствам. Часто рекомендуемые сливочное масло, козий жир и мед не только не помогут в вашей беде, но принесут еще больший вред. Лучшую среду для размножения бактерий сложно придумать.
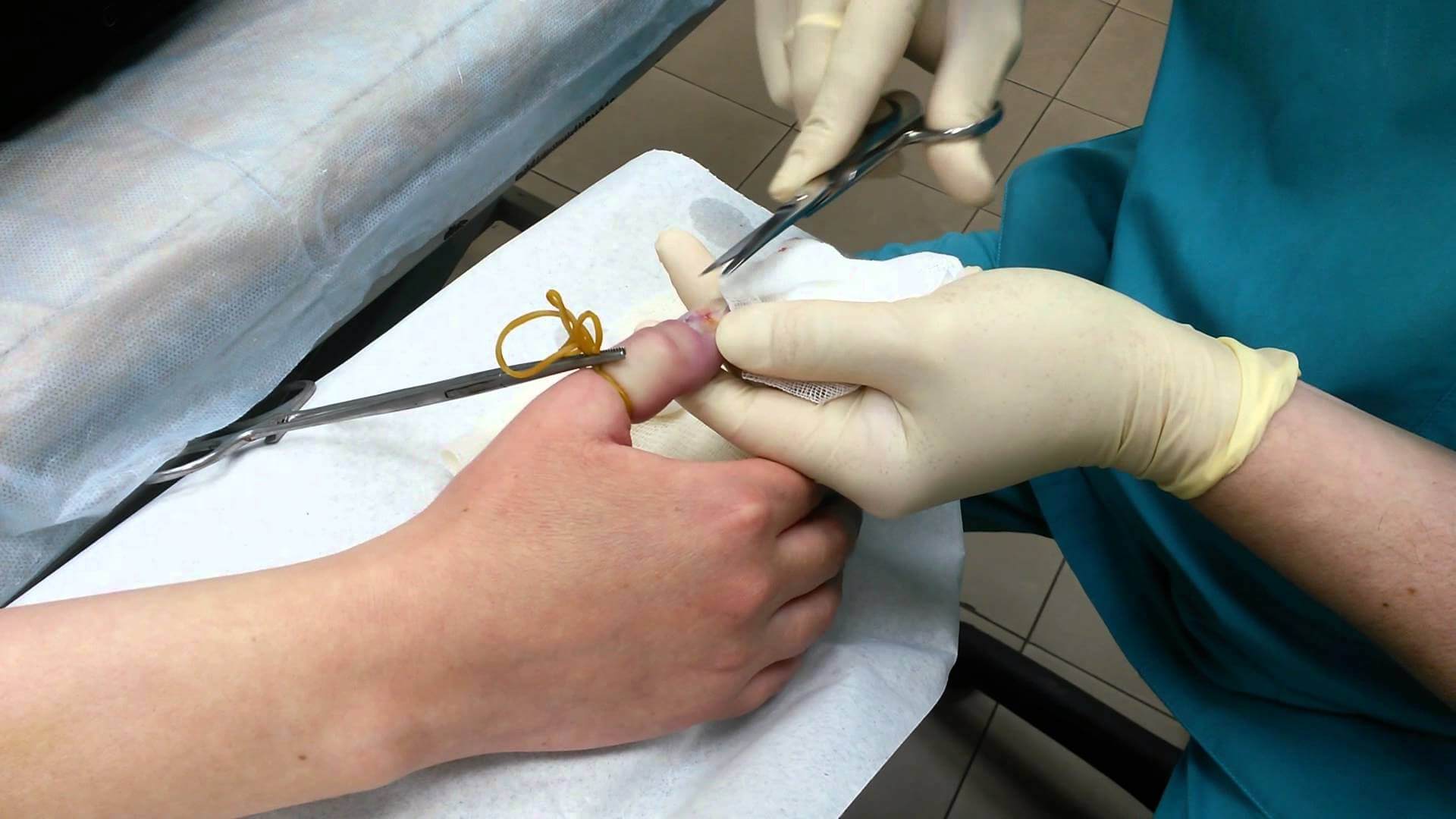
Хирургическое вмешательство для лечения воспаления ногтя
Если консервативное лечение было начато поздно и не принесло результата, появляются осложнения, устранить которые возможно только при помощи оперативного вмешательства. Для этого выполняется дренаж гнойной жидкости под местной анестезией. В случае, если кожный покров в области нарыва приобрёл белый или жёлтый цвет, местная анестезия не проводится, так как этот признак свидетельствует о повреждении нервных волокон. Варианты выполнения хирургического вмешательства:
| 1. Оперативное вмешательство при поверхностной паронихии проводится методом подрезания без использования местного обезболивания отслоенного кожного покрова с последующим его иссечением и удалением гнойной массы. Затем накладывается антисептическая повязка на 5 дней. Это время необходимо для эпителизации раневой области. |
| 2. При глубокой паронихии у краевой части основания ногтя делают разрез 10 мм в направлении к ладони. Кожа, покрывающая основание ногтевой пластины не разрезается, а отодвигается, очищается и отворачивается со стороны повреждения. Если ногтевая пластина на основании отслаивается из-за гнойной массы, её аккуратно иссекают. При случайном повреждении этого участка, растущий ноготь будет деформироваться. |
| 3. При повреждении всего ногтевого ложа или его средней части проводят два разреза 10-15 мм. Участок кожного покрова в форме трапеции отворачивают от основания. Отслоенную из-за гноя часть ногтя удаляют, устраняют гной. Под кожный лоскут кладётся специальная полоска из резины, на которую нанесён вазелин, кожа возвращается на своё место. На палец накладывается антисептическая повязка. По прошествии суток после операции палец опускают в тёплый раствор с добавлением перманганата калия, резиновая прокладка меняется и оставляется ещё на сутки. В случае прекращения гнойного воспалительного процесса резиновая полоска уже не используется, а на раневую поверхность накладывается повязка с мазью. |
Для более быстрого заживления разрезов и для профилактики вторичного инфицирования назначается курс антибиотиков и антисептиков.
Медикаментозное лечение
Если онихокриптоз достиг такой стадии, что вылечить самостоятельного его невозможно, значит, пришло время обращаться в больницу, за помощью к специалистам. Еще несколько лет назад пациенту ноготь удаляли полностью. В связи с этим был долгий восстановительный период, требующий частых перевязок и тщательной обработки.
Сейчас большое распространение получили препараты, которые способны бороться за сохранение ногтя. Они убирают боль и воспаление, дезинфицируют, заживляют. Их основное действующее вещество — каполин. Этот антисептик вводится между ногтевой пластиной и пораженным участком кожи.
На начальном этапе развития патологии, когда нет еще болезненной припухлости, врач может установить корректирующие пластины или скобы.
Устанавливаются они прямо на врастающий ноготь, и сразу после установки ребенок может почувствовать некоторое облегчение.
Основное действие таких пластин – приподнять ноготь, направить его в нужную сторону, чтобы при дальнейшем росте минимизировать риск очередного врастания. К сожалению, метод этот доступен только для детей от 5 лет.
При гнойном абсцессе не удастся избежать антибактериальной терапии с применением
- «Диоксидина», даже антибиотиков — «Гентомицина» или «Синтомицина».
- Детям чаще всего назначают использование тетрациклиновой и ихтиоловой мази или «Левомеколя».
- Мазь Вишневского применять нужно очень аккуратно или не использовать вообще.
Меры профилактики
Чтобы предупредить образование нарывов на пальцах ног, следует придерживаться нескольких рекомендаций:
- Предотвращение травмирования — ношение удобной обуви, соблюдение техники безопасности.
- Применение стерильных инструментов во время педикюра, использование неагрессивных химических средств для его проведения.
- Соблюдение гигиены: регулярное мытье ног.
- Своевременное лечение грибкового поражения ногтей и кожи стоп.
Если соблюдать простые советы, можно предотвратить появление такой проблемы, как нарыв на пальцах ног возле ногтевых пластин. Кожа возле ногтя не будет воспаляться, гнить, а если все же появились неприятные симптомы — стоит незамедлительно обратиться к врачу.
Оперативное вмешательство
Если ни домашнее, ни медикаментозное лечение не принесли никаких положительных результатов, то без оперативного вмешательства не обойтись.
1. При классическом хирургическом иссечении кожные валики обрабатывают, отодвигают от ногтевой пластины, избавляясь лишь от вросшего края ногтя. Операция для детей, не достигших 10-летнего возраста, проводится под общим наркозом, если ребенок старше, то ограничиваются местной анестезией.
После операции потребуется всего две перевязки, проводимые в медицинском учреждении. Домашние действия по уходу заключаются в обрабатывании ранки зеленкой, бинтовать уже не нужно. Открытая рана под действием воздуха быстрее подсохнет и затянется. Полное заживление происходит в среднем через месяц.
К недостаткам такого хирургического вмешательства можно отнести негативное влияние наркоза на детский неокрепший организм, болезненность, возможность рецидивов и дальнейшей деформации ногтевой пластины при росте.
2. Помимо хирургического вмешательства, медицина сегодня предлагает лазерный способ, именно его чаще всего предлагают для лечения маленьких деток. Благодаря ему ноготь не удаляется, а прижигается лазером, соответственно, нет ни открытых ран, ни шрамов. Операция длится всего 20 минут, проходит безболезненно, а реабилитация проходит за три–четыре дня, не требуя от родителей сложного дополнительного ухода.
3. Если процесс врастания сильно запущен и ноготь деформирован настолько, что подлежит удалению полностью, хирург может предложить фенолизацию. В таком случае происходит удаление зоны роста ногтя. Обычно этот способ предлагается только взрослым пациентам, детям только в исключительно сложных случаях.
Связано это с тем, что детский организм еще несовершенен, многие системы не сформированы, а быстрый рост приведет к тому, что на пальчике останется маленький, некрасивый деформированный ноготь.
4. Еще один способ оперативного вмешательства – это использование радиоволн. Этот метод основывается на том, что специальным хирургическим ножом и радиоволнами удаляется часть больного ногтя и травмированный участок кожи. После на палец надевается специальная антисептическая повязка, которую необходимо периодически менять.
Преимущество метода в том, что практически сразу можно надевать обувь и даже принимать водные процедуры. Ранка становится незаметной уже спустя неделю.
Возможные последствия: Любой воспалительный процесс сопровождается распространением инфекции. Детский организм, в силу своих особенностей, не всегда способен с ними справиться самостоятельно.
Болезнь может распространиться на здоровые участки кожи достаточно быстро и нанести непоправимый вред.
Большее внимание при такой проблеме уделяется детям с сахарным диабетом. Организм таких деток очень восприимчив к патогенным бактериям, но справиться с ними не может, поэтому даже небольшое врастание ноготка может вызвать сепсис и привести к гангрене всей стопы.
Родители должны отдавать себе отчет, что любое их действие будет иметь последствия, поэтому к лечению того или иного недуга своего крохи стоит относиться как можно серьезнее.
Классификация патологического процесса
Нарыв на большом пальце ноги и на других пальцах по течению бывает острым или хроническим. Острый панариций начинается внезапно и быстро развивается, характеризуется резкой болезненностью пораженной области. Часто провоцируется высокой чувствительностью кожных покровов. Палец около ногтя может резко воспалиться, что провоцирует яркую клиническую симптоматику — болезненность, отечность. Пораженная область может загноиться и опухнуть.
Хронический панариций отличается медленным течением воспалительного процесса. Болевой синдром нарастает постепенно, сначала пораженная область отекает, затем формируется нагноение возле ногтя. Такое состояние может продолжаться довольно долго, но не стоит его запускать, лучше как можно скорее обратиться к врачу.
Источник статьи: http://mindal-nails.ru/bolezni/u-rebenka-zagnoilsya-palchik.html