- Исчерченность ногтей что это значит
- Исчерченность ногтей что это значит
- 5 главных причин возникновения борозд на ногтях
- Основные причины появления борозд
- О каких заболеваниях могут говорить полоски на пластине
- Как с ними бороться
- Как правильно отполировать ноготь
- Ониходистрофия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы ониходистрофии
- Патогенез ониходистрофии
- Классификация и стадии развития ониходистрофии
- Изолированные ониходистрофии
- Ониходистрофии, как часть других заболеваний
- Врождённые ониходистрофии
- Осложнения ониходистрофии
- Диагностика ониходистрофии
- Лечение ониходистрофии
- Прогноз. Профилактика
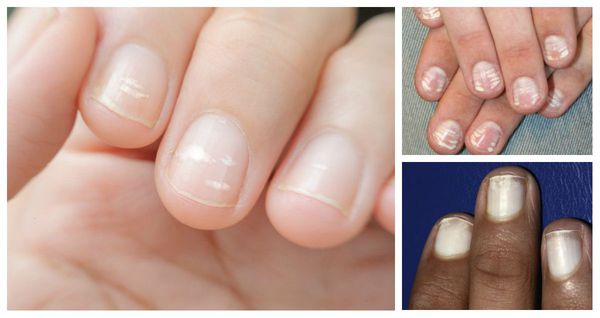
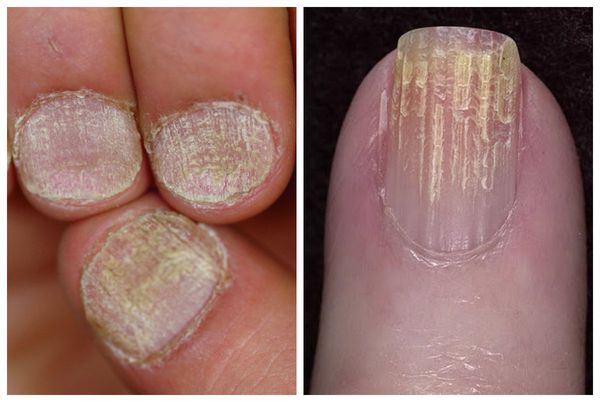
Исчерченность ногтей что это значит
Плоскоклеточный рак in situ (болезнь Боуэна и эпидермоидная карцинома) может поражать матрикс и обусловливать нарушения формирования ногтя, возникновение шероховатости и продольной исчерченности, обычно только с одной стороны ногтя. При болезни Боуэна также наблюдается лейконихия.
Дистрофия ногтей — типичный признак паранеопластического акрокератоза. Этот паранеопластический синдром характеризуется медленным развитием псориазиформного эритематоза, который проявляется в виде эритемы с фиолетовым оттенком на носу, наружном ухе, руках, ногах и коже вокруг ногтя. Ногти могут становиться тусклыми и ломкими, иногда с дистальным подногтевым гиперкератозом, появляются борозды. Редко могут появляться везикулы, пузыри и корки.
Состояние обусловлено малигнизацией верхних дыхательных путей и верхних отделов пищеварительного тракта и почти в 2/3 случаев на 10—12 мес опережает выявление рака. Таким образом, раннее распознавание этого характерного паранеопластического синдрома позволяет намного раньше диагностировать основное новообразование. Кахексия часто обнаруживается раньше постановки корректного диагноза. Более 90% пациентов — мужчины в возрасте около 60 лет.
Поражения кожи и ногтей резистентны к топическому лечению, но кожные изменения, как правило, исчезают при удалении опухоли и появляются вновь при рецидиве опухоли, в то время как поражения ногтей не регрессируют. Патогенез заболевания пока не ясен. Предполагается, что в его основе лежит аутоиммунный процесс.

б — Паранеопластический акрокератоз; изменения, напоминающие псориаз.
Хронический кандидоз кожи слизистых оболочек — группа редко встречающихся иммунных дефектов, которая характеризуется рано, чаще постнатально или в младенчестве, появляющейся и протекающей чрезвычайно долго инфекцией Candida albicans. С раннего детства может поражаться волосистая часть головы, гладкая кожа, ногти и слизистые оболочки ротовой полости и гениталий.
Очень крупные поражения могут появиться на волосистой части головы и конечностях. Кроме того, для заболевания характерен хронический гиперпластический кандидоз слизистой оболочки ротовой полости со стойким ангулярным хейлитом. Ногтевой аппарат подвергается тотальному дистрофическому онихомикозу, частое гранулематозным воспалением и ложными «барабанными палочками». Другой признак поражения ногтей — специфическое поражение поверхности, которое напоминает древесину, изъеденную червями.
Гистологическое исследование показало выраженное воспаление матрикса и ногтевого ложа, появление дистрофически измененных кератиноцитов. Это подтверждается и данными электронной микроскопии.
Шероховатая и тусклая поверхность ногтя, часто с неглубокими поперечными бороздами на одной или обеих сторонах ногтя, встречается при хронической паронихии разного происхождения. Рост бактерий и некоторых дрожжей может вызывать появление пятен от грязно-серого до черного цвета на латеральной стороне ногтя.
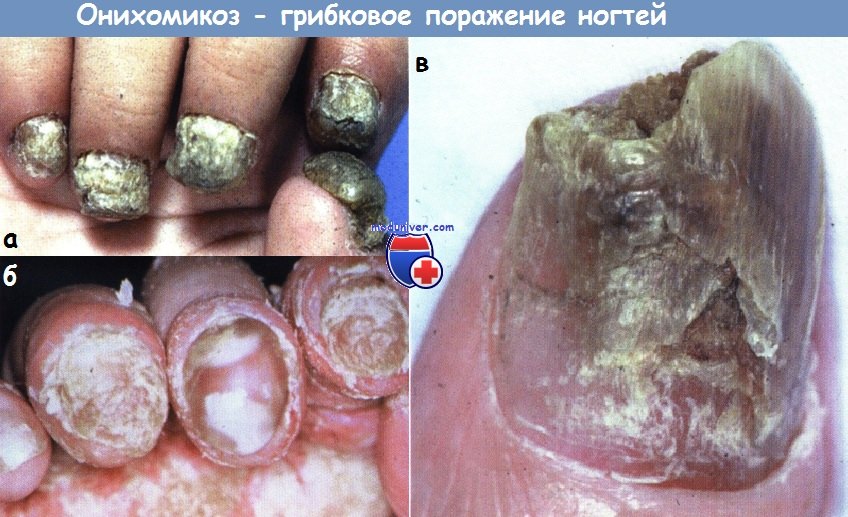
Онихомикоз, вызванный дерматофитами и некоторыми плесневыми грибами, может, кроме того, стать причиной неровной поверхности ногтя с несколькими углублениями, а также ломкости, потери блеска и прозрачности.
Шероховатая, похожая на наждачную бумагу поверхность ногтя может наблюдаться при блестящем лишае (lichen nitidus).
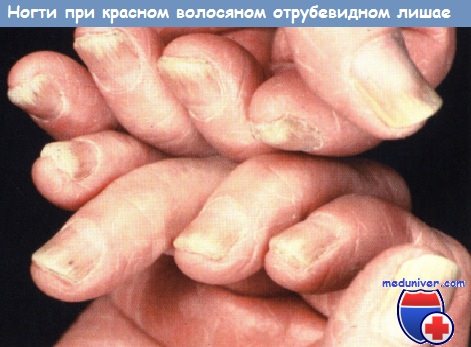
Красный отрубевидный лишай (красный отрубевидный волосяной лишай) часто проявляется утолщенными серыми ногтями с бороздками. Чем больше поражения кожи на дорсальной поверхности пальцев, тем более выражены повреждения ногтей. В гипонихиуме может проявляться выраженный подногтевой гиперкератоз.
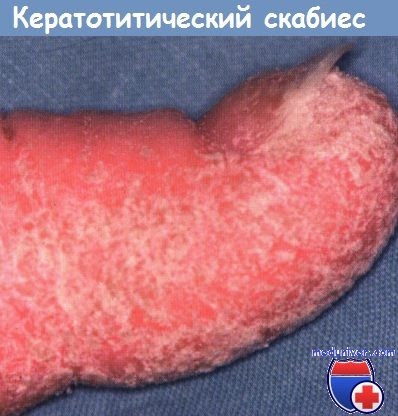
Кератотический скабиес сопровождается потерей блеска ногтей и выраженным подногтевым гиперкератозом. Могут также проявляться ассоциированные псориазиформные изменения кончиков пальцев.
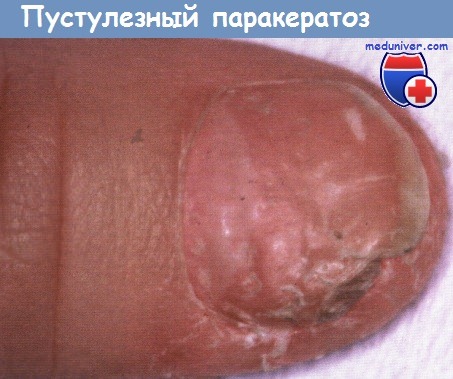
Пустулезный паракератоз (Hjorth—Sabouraud), который обычно встречается у молодых девушек, начинается с возникновения нескольких пустул ближе к свободному краю ногтя. Затем возникают экзематозные изменения кожи с незначительным шелушением, после чего развивается выраженный гиперкератоз дистального отдела ногтевого ложа, который приподнимает ноготь. Появляются углубления и иногда поперечная исчерченность. Гистология показывает и псориазиформные, и экзематоидные изменения: гипер-, паракератоз, пустуляцию, акантоз, папилломатоз, экзоцитоз и выраженный, в основном лимфоцитарный инфильтрат вокруг капилляров.
В недавно проведенном исследовании двадцати больных с пустулезным паракератозом авторы установили, что этот клинический диагноз можно рассматривать как признак псориаза, контактного дерматита или атопического дерматита.
Шероховатость ногтей может возникать также при бразильском пемфигусе (fogo selvagem). Однако при этом заболевании ногти бывают блестящими из-за постоянного зуда и расчесывания.
б — Больной с хроническим кандидозом кожи слизистых, ассоциированным с ложными «барабанными палочками».
в — Тотальный дистрофический онихомикоз.
Источник статьи: http://meduniver.com/Medical/Dermat/sheroxovatost_nogtei.html
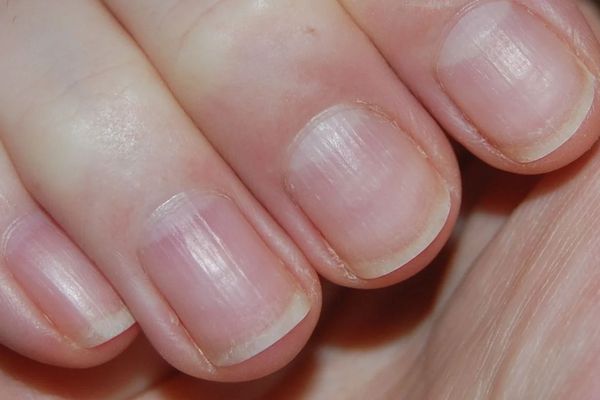
Исчерченность ногтей что это значит
По сравнению с другими дерматозами псориаз чаще всего поражает ногти. Как правило, примерно у 30—50% больных псориазом в той или иной стадии болезни ногти вовлекаются в патологический процесс. В течение жизни примерно у 90% больных псориазом развиваются псориатические изменения ногтей. Эти изменения могут затрагивать практически все структуры ногтя и наблюдаться и раздельно, и в различных комбинациях.
Таким образом, возможны разнообразные формы поражения ногтей. В связи с тем, что почти у каждого больного псориазом «своя собственная форма псориаза», существует очень много клинических вариантов заболевания, при которых псориатические поражения могут имитировать или, по крайней мере, напоминать различные изменения ногтей при других заболеваниях, опухолях и травмах. Поэтому псориаз — удобная модель, позволяющая показать весь спектр поражений ногтей и их дифференциальную диагностику.
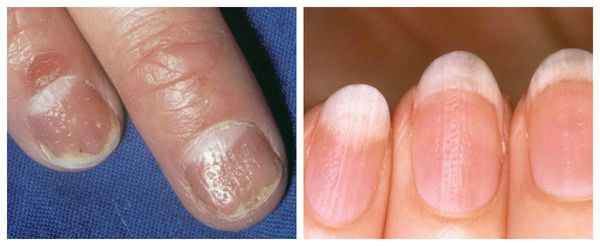
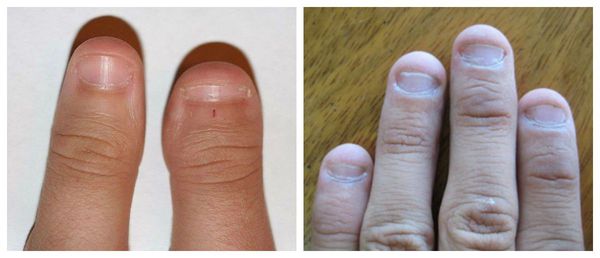
Точечные углубления и исчерченность — самые распространенные поражения поверхности ногтевых пластинок. Анатомия и физиология ногтя указывают на то, что такие поражения возникают в результате изменений на наиболее проксимальном уровне — на так называемом дорсальном матриксе.
Кратковременные поражения обусловливают повреждения круглой или овальной формы, а при долговременных поражениях возникают дефекты продольного характера. Крупные углубления с гладкими краями называются впадинами, а углубления, возникшие из-за изнашивания, иногда даже более крупные, — поверхностными впадинами, или «usure des ongles» (фр. — «изношенные ногти»).
Горизонтальные борозды возникают при разрушении межпластинчатых мостов. В связи с наличием большого количества мелких впадин возникает шероховатость поверхности ногтя. Это может быть признаком псориаза, очаговой алопеции, красного плоского лишая, экземы, атопического дерматита или дефицита иммуноглобулина А (IgA). Поперечные борозды, впервые описанные Рейлем, как возникающие после сильной лихорадки, а затем описанные Бо, появляются в результате того, что временно замедляется скорость формирования ногтевой пластинки.
Если формирование ногтя временно останавливается, возникает дефект ногтевой пластины, который называют онихомадезисом. Глубокие продольные дефекты, вызванные потерей целостности ногтевой пластины, называются щелями, или трещинами.
Источник статьи: http://meduniver.com/Medical/Dermat/uglublenia_i_ischerchennost_nogtei.html
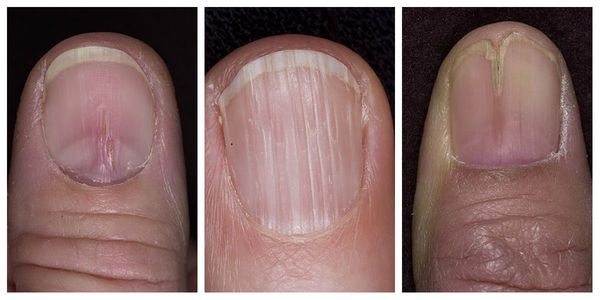
5 главных причин возникновения борозд на ногтях
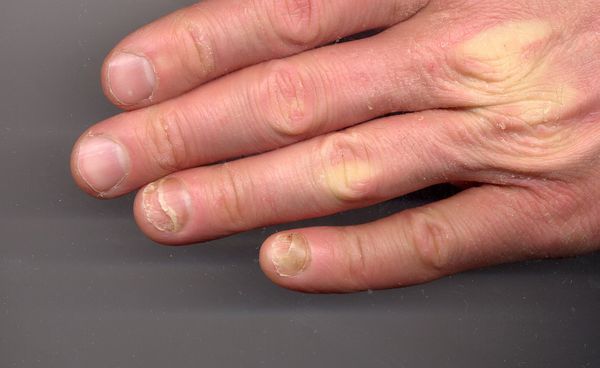
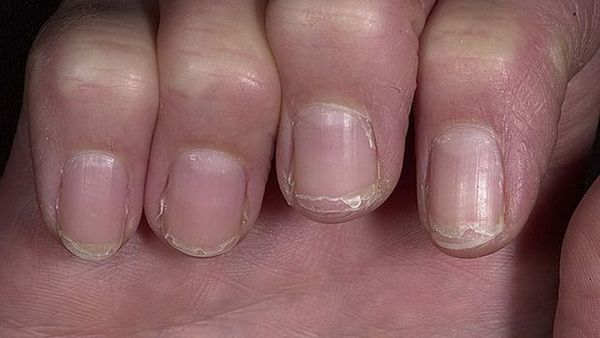
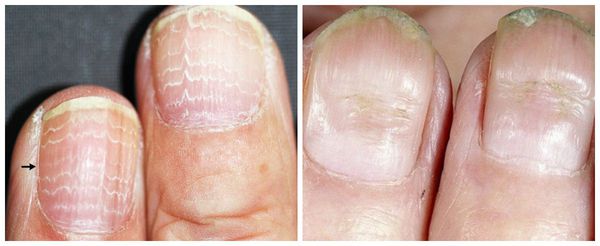
Часто мужчины и женщины замечают поперечные борозды на ногтях рук – небольшие углубления в ногтевой пластине в виде полосочек, направленных вертикально либо горизонтально.
Большинство владельцев таких полос не придают им никакого значения, и зря. К примеру, поперечные углубления на ногтевых пластинах могут говорить о болезни, причем не только рук, но и внутренних систем организма.
Основные причины появления борозд
- Недостаток цинка в организме. Часто бороздки встречаются у вегетарианцев, так как цинк, чаще всего, является составной частью продуктов именно животного происхождения.
- Неудачная полировка или другие маникюрные процедуры. Как поперечные, так и продольные борозды могут появиться, если слишком сильно сдавить матрикс. Кроме того, это может случиться, если злоупотреблять наращиванием, регулярно пользоваться лаком или слишком сильно отодвинуть задний ногтевой валик.
- Последствие травмы матрикса либо кутикулы. Клеткам матрикса может не хватать полезных элементов, из-за чего они развиваются достаточно слабыми. Чем сильнее повреждение, тем заметней это явление. Нередко первая полоска может появиться после непрофессионального выполнения обрезного маникюра или после использования бытовой химии. Чтоб не распространять дефект, защищайте свои ручки от травмирования, к примеру, при помощи хозяйственных перчаток. Маникюр нужно делать у профессионального мастера или пользоваться качественными инструментами.
- Различные тяжелые заболевания и инфекции, включая кожные. В данном случае ногтевая пластина временно прекращает свой рост, в ней могут возникать углубления. Зачастую это можно наблюдать на большом, указательном и среднем пальцах. Обычно горизонтальные бороздки не глубже миллиметра. Когда рост ноготка восстанавливается, желобок двигается к кончику, а по расстоянию от него до корня можно вычислить приблизительный период, когда возникла проблема. Чтобы отрасти целиком, ногтю требуется от трех месяцев до полугода – за этот временной отрезок можно избавиться от полос.

О каких заболеваниях могут говорить полоски на пластине
Полоса у поверхности ноготка может располагаться как поперечно, так и продольно. Проблема может коснуться одного или сразу нескольких пальцев.
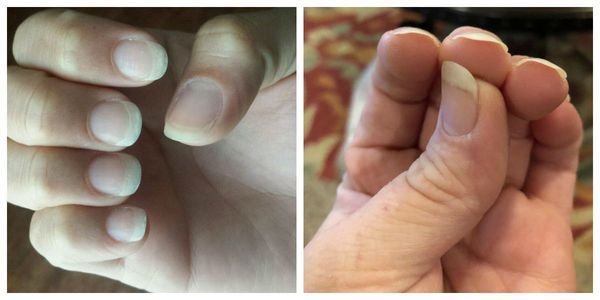
Продольные борозды на ногтях появляются параллельно друг другу на краях пластинки или центральном участке. Такие углубления изредка также могут быть «дополнены» вкраплениями белых пятнышек.
Продольные углубления на ногтевых пластинах очень часто они возникают, когда в организме происходят перемены или прогрессирует болезнь.
- болезни суставов;
- подагра;
- проблемы с сосудами и сердцем;
- псориаз;
- расстройства нервной системы;
- травмы спинного мозга.
Кроме прочего, продольные борозды на ногтях рук могут проявиться по причине ушиба. Явные признаки можно будет заметить через пару-тройку недель и, если повреждение не было слишком сильным, они благополучно пропадают сами собой в течение полугода, без стороннего влияния.
Как с ними бороться
Если на ногтях появились продольные или поперечные бороздки, требуется посоветоваться с врачом – микологом, либо дерматологом.
Если доктор заподозрит более тяжелую проблему, должно быть назначено полное обследование, по итогам которого удастся вычислить точную причину возникновения дефекта. В соответствии с результатами будет назначено лечение.
Как правильно отполировать ноготь
Если поперечная исчерченность на ногтевой пластине не связана с внутренними болезнями организма, можно попробовать избавиться от этой эстетической проблемы полировкой ногтевой пластинки. Процедуру не сложно выполнить дома собственными силами, но очень важно знать, как правильно это делать. Есть несколько легких правил:
- В ходе одной процедуры разрешается снимать лишь небольшой слой поверхности – если ноготь станет слишком тонким, пользы это определенно не принесет.
- Повреждение кутикулы может закончиться ухудшением состояния пластинки, потому старайтесь не задевать ее во время полировки.
- Полировать ноготь важно в одном направлении – либо справа налево, либо сверху вниз. Это важно для того, чтобы ногтевая пластина сохранила целостность.
- Полировать бороздки нужно очень бережно.
- Полировку нужно выполнять максимум единожды в неделю, чтобы пластина успевала восстанавливаться.
- После окончания обязательно хорошо вымойте руки и помажьте ногти укрепляющим кремом.
Источник статьи: http://nogotlove.ru/gribok-nogtej/5-glavnyh-prichin-vozniknoveniya-borozd-na-nogtyah
Ониходистрофия — симптомы и лечение
Что такое ониходистрофия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кривды Виктории Алексеевны, дерматолога со стажем в 9 лет.
Определение болезни. Причины заболевания
Ониходистрофия — это собирательный термин, который используется для обозначения заболеваний ногтевого аппарата, сопровождающихся изменением цвета, формы или структуры ногтей. Они возникают под влиянием разнообразных факторов: травм, витаминодефицитов, хронических дерматозов и др. Самыми яркими проявлениями ониходистрофии являются ломкость ногтя и его отделение от ногтевого ложа.
Причинами ониходистрофии могут быть внешние (экзогенные) и внутренние (эндогенные) факторы.
В группу экзогенных причин включают:
- грибковые и бактериальные инфекции;
- воздействие механических факторов (травма, неправильный уход за ногтями, неграмотное удаление гель-лака);
- воздействие химических факторов (бытовая химия, кислоты и щёлочи высокой и низкой концентрации, органические кислоты и растворители);
- ультрафиолетовое облучение;
- низкое качество питьевой воды;
- плохое питание и эк ология, в том числе из-за высокой загазованности воздуха.
В группу эндогенных причин входят:
- хронические дерматозы (нейродермит, экзема, псориаз, атопический дерматит, красный плоский лишай);
- эндокринные нарушения (сахарный диабет 1-го и 2-го типа, тиреотоксикоз, гипотиреоз);
- железодефицитная анемия;
- снижение иммунитета;
- заболевания желудочно-кишечного тракта (эрозивный гастрит, язвенная болезнь желудка);
- нехватка витаминов и микроэлементов;
- интоксикации;
- онкологические заболевания;
- частые стрессы и отсутствие нормального отдыха;
- длительное лечение заболеваний;
- нарушение работы сердечно-сосудистой системы.
Среди причин возникновения ониходистрофии лидируют внешние факторы, такие как грибковые или бактериальные поражения ногтей [1] .
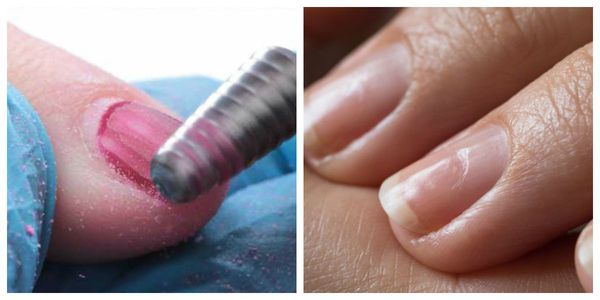
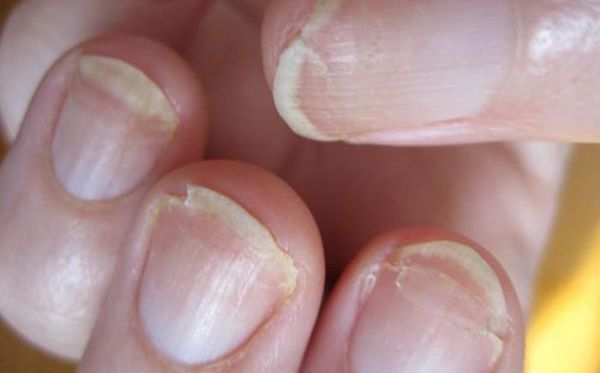
Чаще всего ониходистрофиями страдают женщины. У них патология проявляется в виде ломкости ногтей, онихолизиса (отделения пластины от ногтевого ложа) и появления поперечных дугообразных бороздок (полосок Бо) . Это связано с частым посещением маникюрных салонов, неграмотным самостоятельным выполнением маникюра, а также использованием средств бытовой химии без перчаток.
Вторыми по частоте возникновения заболевания являются дети. У них ониходистрофия, как правило, развивается из-за травмы ногтя и насильственного отрывания свободного ногтевого края.
Мужчины же обычно обращаются к врачам уже на стадии осложнения ониходистрофии, т. е. в связи с грибком ногтей (онихомикозом).
Симптомы ониходистрофии
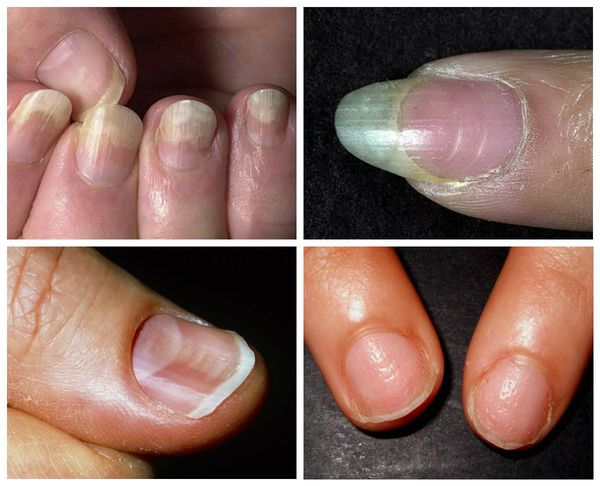
Клиническая картина разнообразна и зависит от типа ониходистрофии. Несмотря на это, можно выделить общие клинические проявления патологии. Они связаны с изменением структуры ногтевой пластинки, её формы, прочности и цвета.
Ониходистрофия может проявляться в виде продольной или поперечной исчерченности, шероховатости, мягкости или утолщения роговых пластинок с появлением бороздок и углублений. Ногти могут становиться чрезмерно плоскими или нетипично выпуклыми. Здоровый телесный цвет ногтевой пластины сменяется на белёсый или жёлто-зелёный. В некоторых случаях пластина теряет связь с матриксом — ростковой частью ногтя.
Все перечисленные проявления ониходистрофии могут сопровождаться признаками местного воспаления (болью, покраснением и припухлостью кожи) или протекать бессимптомно [9] .
Патогенез ониходистрофии
Ног оть состоит из следующих анатомических структур:
- тело — видимая часть ногтя;
- свободный край — ногтевая пластина, выходящая за пределы ногтевого ложа;
- валики — кожные складки, окружающие ногтевую пластину;
- матрикс — наиболее активная ростковая зона ногтя;
- лунула — белый участок в форме полумесяца, расположенный между ороговевшими и живыми тканями;
- ногтевое ложе — соединительная ткань с нервными окончаниями и кровеносными сосудами, расположенная под ногтевой пластиной;
- гипонихий — слой кожи, находящийся между ложем и пластиной;
- эпонихий (кутикула) — оболочка в основании пластины, защищающая корень ногтя от проникновения патогенной микрофлоры [2][7] .
Рост ногтя происходит благодаря размножению базальных клеток в матриксе. Данные клетки продвигаются к внешней части ногтя. Они теряют ядра, уплощаются, ороговевают и у края матрикса встраиваются в ногтевую пластинку, тем самым обеспечивая её постоянный рост. Также в этом процессе участвуют валики, ногтевое ложе и фаланга пальца.
В случае дисбаланса клеточного метаболизма, изменения химического состава роговой пластинки, внеклеточного нарушения и различных трофических изменений в тканях (связанных с питанием клеток) развивается ониходистрофия. Причём вид патологии будет зависеть от степени тяжести внутриклеточного нарушения.
Химический состав роговой пластинки индивидуален: он запрограммирован на уровне генов. Поэтому при одних и тех же условиях заболевание проявляется по-разному.
В норме роговые пластинки содержат:
- кератин (белок) — 85-89 % (основное вещество);
- воду — 10 % (увлажняет пластины);
- жиры — 1-5 % (скрепляют все слои ногтя между собой) [1] .
Химический роговой пластинки включает:
- углерод — 50-51 %;
- кислород — 21-25 %;
- азот — 16-17 %;
- водород — 6-7 %;
- серу — 1-5 % [1] .
В минеральных состав входят:
В результате накопления внутри клеток и в межклеточном пространстве продуктов обмена из крови и лимфы происходит разбалансировка и распад ультраструктуры клеток. Обменные процессы в роговой ткани нарушаются, из-за чего вместо белков, жиров и углеводов начинает синтезироваться что-то одно. В итоге может нарушиться не только роста ногтя, но и связь пластинки с ногтевым ложем [8] [9] .
Классификация и стадии развития ониходистрофии
На данный момент единой классификации ониходистрофий не существует. По происхождению их можно разделить на две группы:
- врождённые ониходистрофии;
- приобретённые ониходистрофии.
Врождённые ониходистрофии развиваются в результате генных мутаций и передаются по наследству. Последнюю группу заболеваний в свою очередь подразделяются на:
- изолированныеониходистрофии ;
- ониходистрофии, как часть других заболеваний.
Рассмотрим подробнее каждую группу заболеваний.
Изолированные ониходистрофии
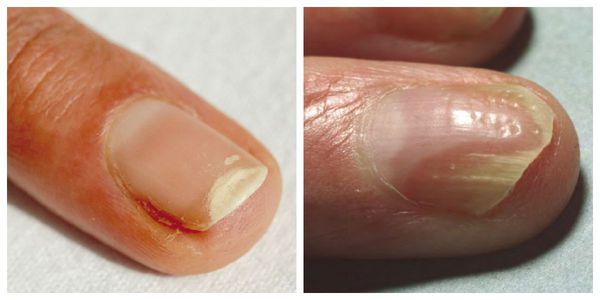
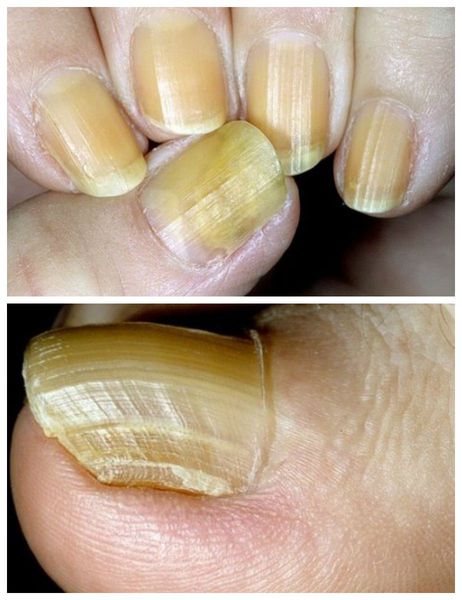
К данной подгруппе заболеваний относятся: ломкость ногтей, онихошизис, борозды Бо, онихолизис, онихогрифоз, лейконихия, образование продольных борозд и гиперпигментация. Чаще всего они развиваются в результате ультрафиолетового облучения, механического и химического повреждения.
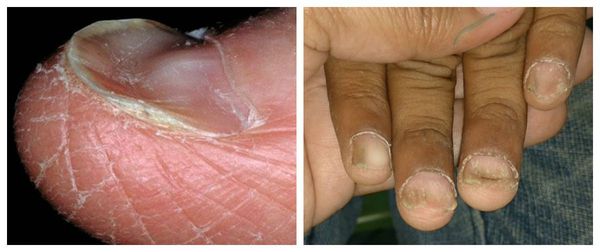
Ломкость ногтей — н аиболее распространённая деформация ногтевой пластинки. Она сопровождается обламыванием свободного края ногтя с разрушением всех его слоёв. Встречается преимущественно у женщин. Причины ломкости — частый контакт с горячей водой и злоупотребление маникюром.
Онихошизис — поперечное расслоение ногтевой пластинки без признаков воспаления. При этом заболевании ноготь правильно растёт до свободного края, после чего происходит расщепление ногтевой пластинки на 2-3 слоя. Наиболее часто поражаются ногти указательного, среднего и безымянного пальцев кистей. Причины — повторяющиеся мелкие механические травмы, в том числе неправильно выполненный маникюр, игра на струнных музыкальных инструментах и т. д.
Борозда Бо (маникюрная ониходистрофия) — другой частый вид дистрофии. Характеризуется появлением поперечной борозды на ногтевой пластинке. Зачастую она образуется на ногтях большого, указательного и среднего пальцев кистей. Причина — нарушение техники снятия гель-лака с помощью фрез.
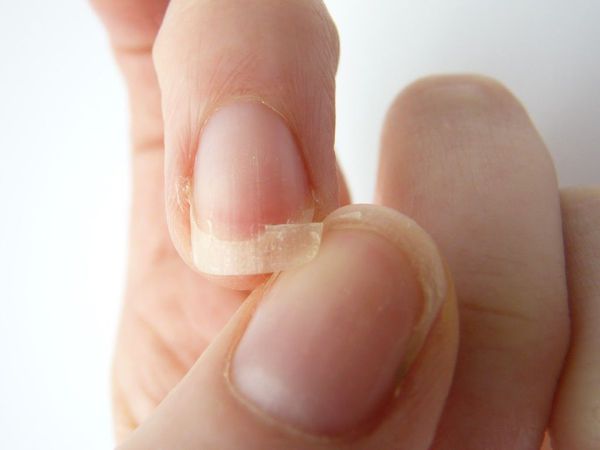
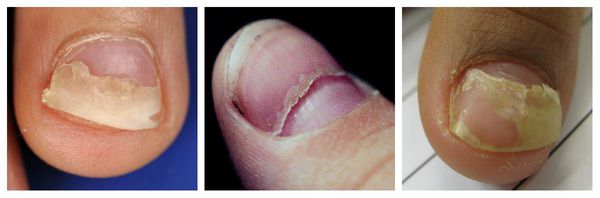
Онихолизис — ча сто встречающаяся патология, при которой происходит разрыв связи ногтевой пластинки с ногтевым ложем. Отделившаяся часть ногтя может приобретать бело-серый оттенок. Поверхность ногтя, как правило, остаётся гладкой, но в случае присоединения грибковой или бактериальной инфекции ногтевая пластинка становится неровной, шероховатой и бугристой, утолщённой или ломкой.
Причин онихолизиса довольно много. К ним относятся:
- травма или сдавливание ногтя;
- приём антибиотиков, таких как тетрациклин и фторхинолонов;
- использование некачественных лаков;
- авитаминоз;
- хронические дерматозы, заболевания нервной, эндокринной, пищеварительной и сердечно-сосудистой систем;
- невротические расстройства (онихотилломания — навязчивая привычка разрушать собственные ногти с использование различных приспособлений, и онихофагия — манера обкусывать ногти и заусеницы).
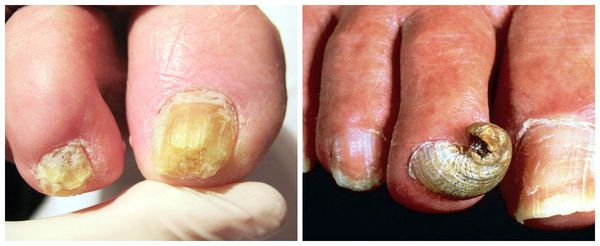
Онихогрифоз — резкое утолщение (гипертрофия) ногтевой пластинки с приобретением выпуклой формы. В процессе роста поражённый ноготь начинает закручиваться по типу спирали или рога. Цвет ногтевой пластинки становится грязно-жёлтым или бурым.
Точная причина онихогрифоза не установлена. Предполагается участие внешних и внутренних факторов. К внешним триггерам относят различные травмы ногтевого аппарата, обморожение, ношение тесной обуви, местные инфекции и ангидроз (нарушение потоотделения). К внутренним триггерам причисляют заболевания иммунной системы (ВИЧ), возрастные эндокринные нарушения, хронические заболевания кожи, сифилис и варикозное расширение вен нижних конечностей.
Лейконихия — н аиболее частая форма пигментации ногтей, при которой в толще ногтевой пластинки наблюдаются участки белого цвета различной формы и размера.
Различают три формы данного заболевания:
- точечная (пятнистая) или полосовидная (изменённые участки исчезают по мере роста ногтя);
- субтотальная (частичное поражение пластины);
- тотальная (стойкое поражение всего ногтя).
Причины заболевания: использование некачественного лака для ногтей, неграмотное проведение маникюра и педикюра, частый контакт со средствами бытовой химии, ношение тесной обуви, недостаток микроэлементов (железа, кальция, цинка) и витаминов групп А, Е, С, D.
Продольные борозды — поверхностные, слабо выраженные единичные или множественные линии на ногтях. Наблюдается как у здоровых людей, так и при дисфункции матрикса. Причины — недостаток цинка (в основном у вегетарианцев), неосторожное проведение и злоупотребление маникюром, травмы кутикулы или матрикса, снижение иммунитета и частые стрессы.
Гиперпигментация ногтя возникает при накоплении таких пигментов, как гемосидерин и меланин. В результате ногти приобретают жёлтый или коричневый оттенок. В зависимости от причины выделяют два типа гиперпигментации:
- лекарственная — после приёма тетрациклина и резорцина;
- химическая — после длительного использования маникюрных лаков.
Ониходистрофии, как часть других заболеваний
Онихорексис — продольное расслоение ногтя. Данная патология наблюдается при хронических дерматозах, постоянном контакте с химическими веществами и растворами, которые высушивают ногтевую пластину.
Склеронихия — особая форма гипертрофии ногтя. Характеризуется твёрдостью ногтевой пластинки, полной потерей эластичности и прозрачности. Приводит к отделению ногтевой пластики от ложа по типу онихолизиса. Ноготь приобретает желто-коричневый оттенок, лунула исчезает. Причина заболевания — эндокринные нарушения.
Трахионихия — д овольно необычная форма дистрофии. Ногтевая пластина характеризуется отсутствием луночки и наличием мелких тонких чешуек с тусклым цветом ногтя. Данная патология встречается при иммунодефиците.
Наперстковидная истыканность ногтей — точечные вдавления и ямки на поверхности ногтевой пластинки, напоминающие напёрсток. Наиболее часто данная дистрофия ногтей встречается при псориазе, эксфолиативном дерматите, гнёздной алопеции и красном плоском лишае.
Ониходистрофия по типу «реек крыши» — дистрофия ногтя в виде неглубоких продольных гребней или бороздок, расположенных параллельно. Встречается при красном плоском лишае и сенильной атеросклеротической микроангиопатии — атеросклеротическом поражении мелких кровеносных сосудов у пожилых людей.
Узуры ногтей — стирание свободного края ногтя в связи с постоянным расчёсыванием зудящих очагов. Сам край ногтевой пластинки становится несколько вогнутым. Такая дистрофия встречается при хронических зудящих дерматозах — нейродермите и экземе.
Гапалонихия — р едкая форма ониходистрофии, при которой происходит размягчение ногтевой пластинки. Такой ноготь легко сгибается и обламывается, на свободном крае образуются трещины. Причина данной патологии — нарушение метаболизма серы в процессе образования кератина в ногте.
Врождённые ониходистрофии
Онихомадезис — отделение ногтевой пластинки от ногтевого ложа со стороны валиков. Процесс протекает достаточно быстро и остро, иногда сопровождается болью и воспалением. После восстановления функции матрикса отрастает здоровая ногтевая пластина. При рецидивах возможно развитие атрофии ногтевого ложа, которая приводит к полной потере ногтя. Данный вид ониходистрофии может передаваться по наследству, впервые проявляется после травмы пальца.
Койлонихия — блюдцеобразное или чашеобразное вдавление на поверхности ногтя. Наиболее часто поражаются ногтевые пластинки кистей на указательном и среднем пальцах, но иногда в патологический процесс вовлекаются все ногти. Точная причина заболевания неизвестна, предполагается роль наследственного фактора. Зафиксированы случаи возникновения койлонихии на фоне анемии , тиреотоксикоза , болезни Кушинга , брюшного тифа и других заболеваний.
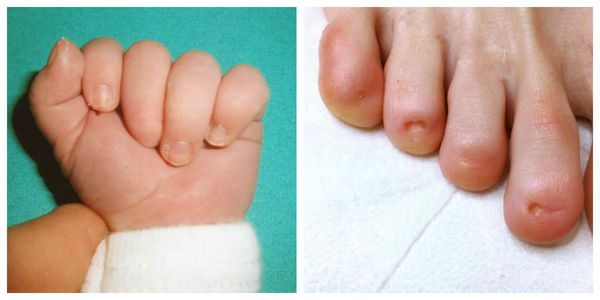
Анонихия — в рождённое отсутствие одного или нескольких ногтей. Такая патология встречается редко и является наследственной аномалией. Может одновременно протекать с нарушением структуры волос, работы потовых и сальных желёз и другими пороками развития.
Платонихия — уплощение ногтевой пластины, отсутствие её естественной выпуклости. Данный вид дистрофии встречается достаточно редко и является аномалией.
Микронихия — короткие ногтевые пластинки на пальцах рук, реже — на пальцах ног. Может передаваться по наследству. Иногда является признаком других заболеваний (например псориаза).
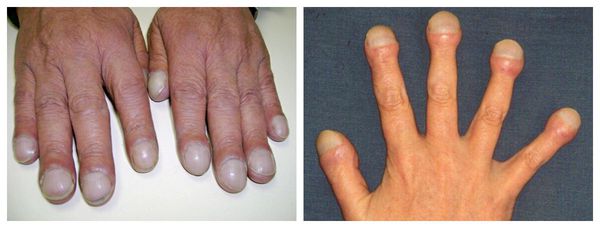
Ногти Гиппократа — генетическое заболевание ногтевого аппарата, характеризуется выпуклыми ногтевыми пластинками, напоминающими «барабанные палочки». Ногти выглядят грубыми, но при этом они довольно хрупкие. Точная причина данной патологии неизвестна [1] [4] [5] [7] .
Осложнения ониходистрофии
Онихомикоз — наиболее частое осложнение дистрофии ногтевого аппарата, при котором ногтевые пластины кистей и стоп поражает грибковая инфекция. В случае несвоевременной диагностики и начатого лечения оно может стать не только косметической проблемой, но и серьёзной угрозой здоровью.
В процессе жизнедеятельности грибки способны вырабатывать токсические продукты, что может стать причиной поражения внутренних органов (например печени) и развить резистентность (устойчивость) организма к бактериальной флоре. Также грибки могут вызвать аллергическую реакцию на пенициллин, вследствие чего может развиться медикаментозная токсикодермия и даже синдром Лайелла.
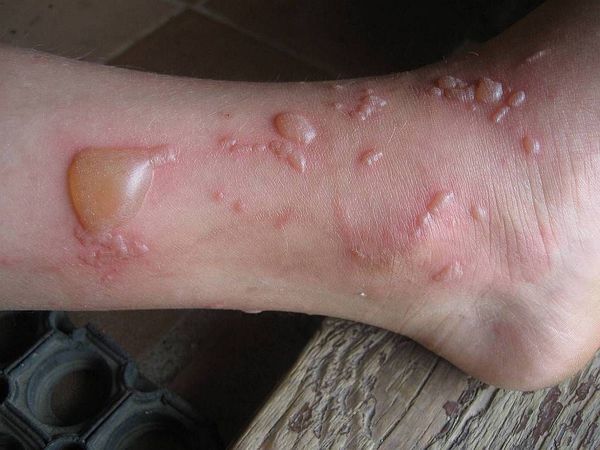
Клиническая картина синдрома Лайелла напоминает ожог II степени: на коже образуются пузыри, после самостоятельного вскрытия которых наблюдается ожоговая поверхность.
В 0,3 % случаев синдром Лайелла встречается при медикаментозной аллергии [11] . Чаще наблюдается у детей и молодых людей. Заболевание может развиться как в первые часы после введения лекарства, так и спустя неделю. Смертность от данного синдрома, по данным некоторых источников, составляет 30-70 % [12] .
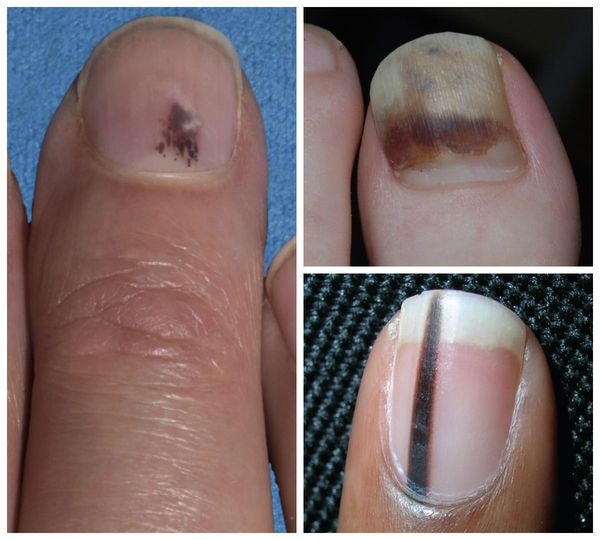
Подногтевая меланома — достаточно грозное осложнение ониходистрофии. Оно является одним из видов раковых образований. Если раньше данная патология наблюдалась у людей пожилого возраста, то сегодня заболеванию подвержено молодое поколение. Злокачественное образование развивается при постоянном механическом и химическом травмировании ногтевой пластины, частом облучении ультрафиолетом.
Ещ ё одним немаловажным осложнением ониходистрофии является нарушение качества жизни . Из-за внешнего вида ногтей у человека могут возникать психологические проблемы, ему становится сложно (а иногда даже больно) носить обувь [7] [8] .
Диагностика ониходистрофии
Минимальный объём обследований:
- консультация врача-дерматолога;
- проведение дерматоскопии;
- микроскопическое исследование ногтевой пластины.
Диагноз выставляет доктор на основании осмотра пациента и сбора истории болезни. При обследовании пациента врач должен уделить особое внимание состоянию ногтевого аппарата:
- определить цвет и прозрачность ногтя;
- охарактеризовать поверхность ногтевой пластины (насколько она ровная или выпуклая, блестящая или матовая, гладкая или разрыхлённая, есть ли гребешки, бороздки, трещины, поперечная исчерченность, расщепление и расслоение);
- оценить форму ногтя (плоская, выпуклая или вогнутая) и его консистенцию (утолщённая или истонченная, твёрдая или мягкая);
- определить плотность прилегания ногтя к ногтевому ложу (каково состояние свободного края ногтя, есть ли подногтевые роговые массы);
- оценить состояние кутикулы (есть ли она, утолщенная или разрыхлённая, наблюдается ли нарастание кожицы на поверхность ногтевой пластинки).
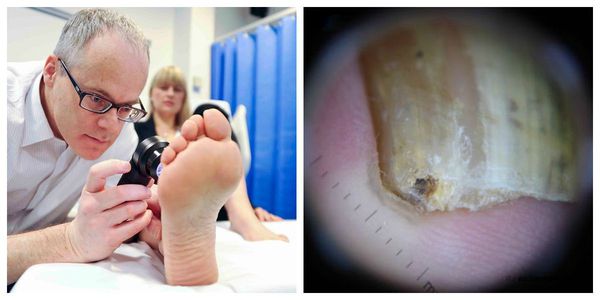
Для более точной диагностики проводят дерматоскопию — визуальную оценку патологических измененных тканей с помощью многократного увеличения.
При подозрении на присоединение грибковой инфекции проводят:
- исследование среза ногтевой платины под микроскопом — данный метод является самым простым и быстрым способом обнаружения инфекции;
- бакпосев — более сложный метод, который занимает длительное время, используется для выделения возбудителя, определения его рода и вида [1][3] .
Лечение ониходистрофии
Лечение ониходистрофии должно быть комплексным. Его основная цель — воздействие на все звенья патогенеза ониходистрофии.
Комплексное лечение основывается на:
- общем режиме — исключении контакта с моющими средствами, кислотами, щелочами, декоративными лаками, средствами, содержащими ацетон;
- использовании защитных перчаток при частом контакте с водой, средствами бытовой химии и т. д.;
- диете — внесении в ежедневный рацион фруктов и свежих овощей, богатых белками и растительными жирами.
Также во время лечения следует избегать травмы ногтевых пластин .
Выбор тактики лечения всегда зависит от индивидуальных особенностей пациента. Также необходимо учитывать причины возникновения конкретной патологии, связана ли она с другими болезнями:
- заболеваниями лёгочной системы — булавовидное утолщение ногтевых фаланг;
- циррозом печени — платонихия и лейконихия;
- заболеваниями нервной системы — изменение ногтевых пластинок вплоть до их отсутствия;
- болезнями крови (анемией) — койлонихия.
Наружные препараты плохо проникают во всю толщу роговой пластинки, в результате чего препарат не достигает ростковой зоны. Поэтому при лечении используют системную терапию:
- витамин А (ретинол) — курс лечения составляет 1-1,5 месяца;
- препараты железа, мышьяка и кальция — назначают только после обследования крови на микроэлементы;
- при необходимости назначают рибофлавин, тиамин, аскорбиновую кислоту, никотиновую кислоту и токоферола ацетат;
- инструментальное лечение — ПУВА-терапию, УФО-терапию, иглорефлексотерапию и электрофорез [1][6] .
При лечении онихомикоза используют противогрибковые средства. Взрослым и подросткам назначают препараты для приёма внутрь. К ним относятся:
- тербинафин (курс лечения — 3-4 месяца);
- итраконазол (курс лечения — по 12 недель с перерывом в 3 недели, общая длительность — 3-4 месяца);
- гризеофульвин — препарат с низкой эффективностью, требует длительного курса лечения.
Лечение грибка ногтей у детей может ограничиться использованием препаратов местного применения (например циклопирокса и аморолфина). При назначении противогрибковых препаратов для приёма внутрь необходимо правильно рассчитать дозу в зависимости от веса ребёнка. Итраконазол и флуконазол для лечения онихомикоза у детей не одобрены FDA (управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) [9] .
Прогноз. Профилактика
Прогноз при ониходистрофии благоприятный. Большинство видов заболевания успешно проходят при своевременном обращении за медицинской помощью. Рецидивы возможны при несоблюдении рекомендаций, предписанных врачом, касающихся лечения и профилактики болезни.
Минимизировать риск возникновения дистрофии ногтевого аппарата можно, соблюдая ряд простых предписаний:
- Не пренебрегайте правилами личной гигиены: чаще мойте руки и очищайте ногти от загрязнений.
- Посещайте дерматолога в профилактическом порядке: врач проведёт осмотр и даст дополнительные рекомендации по профилактике.
- В зимний период пользуйтесь перчатками, так как низкая температура пагубно влияет на процессы кровообращения в тканях.
- Используйте резиновые перчатки при работе с химическими, агрессивными средствами.
- Носите комфортную обувь: это снизит риск развития онихолизиса больших пальцев стоп.
- Для маникюра и педикюра выбирайте проверенные косметологические клиники, где работают профессиональные дерматологи и косметологи со специализацией «подология» (медицинский педикюр). По возможности выбирайте щадящий маникюр без агрессивных декоративных покрытий [8][10] .
Источник статьи: http://probolezny.ru/onihodistrofiya/