- Чем обезболить после операции ноготь
- Восстановительный период после операции по удалению вросшего ногтя
- Лечение посредством хирургического вмешательства
- Лазер в помощь больному
- Лечение с помощью радиохирургии
- Как проходит операция по удалению вросшей ногтевой пластины?
- Особенности послеоперационного периода
- Список общих врачебных рекомендаций в реабилитационный период
- Как ходить пациенту, перенесшему операцию на ногтевой пластине?
- Как ухаживать за ногтем после операции?
- Особенности наложения повязки
- Медикаменты в послеоперационный период
- Нужна ли лечебная гимнастика?
- Возможные осложнения
- Рекомендуемые меры профилактики заболевания
Чем обезболить после операции ноготь
а) Инструменты и салфетки. Инструменты, которые применяются для хирургических процедур на ногтях, в целом такие же, что и для других хирургических вмешательств на коже; дополнительные инструменты перечислены в блоке ниже.
Салфетки дополняются стерильной перчаткой на оперируемой руке. Кончик перчатки отрезают на том пальце, где будет выполняться хирургическое вмешательство. Оставшуюся часть обрезанного пальца перчатки закручивают вокруг основания пальца. Таким образом, палец обескровливается и, когда перевязка доходит до проксимальной половины пальца, образуется турникет. Для операции на пальцах стоп ступню обкладывают стерильными салфетками, как это обычно делают для обеспечения асептики, и закрепляют салфетки зажимами.
б) Анестезия при операции на ногте. Местная анестезия проводится, когда пациент находится в наклонном положении сидя или лежит на спине. Широко применяется лидокаин, поскольку случаи аллергии на этот препарат очень редкие. Так как польза от применения эпинефрина все еще является предметом дискуссий, предпочтительно применять 2% лидокаин без добавок. Турникет может обеспечить длительный гемостаз, если требуется бескровное операционное поле.
Сообщается о том, что применение слегка теплого лидокаина минимизирует ощущение жжения, связанного с введением анестетика. Для этой же цели используют смесь одной части 7,5% бикарбоната с девятью частями лидокаина.
Анестетики вводятся иглой 30G с помощью шприца Люэра. Применяется либо проксимальная блокада, либо дистальная блокада пальцев. Другие процедуры, такие как медиальная дистальная анестезия или транстекальная анестезия, не стали заменой классических способов анестезии. Хотя неотложные состояния в связи с небольшими хирургическими вмешательствами случаются редко, важно наличие реанимационного оборудования и опыта соответствующих мероприятий.
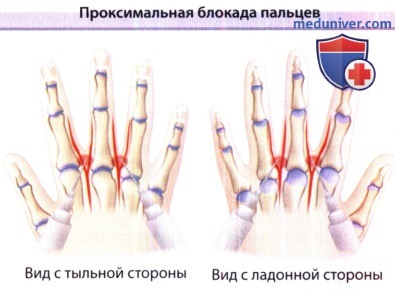
1. Проксимальная блокада пальцев. Процедура проксимальной блокады пальцев менее болезненная, чем процедура дистальной блокады, но до начала действия такой анестезии должно пройти 5-10 минут. Кисть укладывают на плоскую поверхность с расставленными пальцами так, чтобы дорсальной инъекцией можно было ввести 1-2 мл анестетика, при этом тонкую иглу вводят и направляют тангенциально к сторонам костной фаланги и у основания пораженного пальца до латерального участка сухожилия сгибателя.
При введении более 5 мл анестетика неизбежно развивается эффект турникета, которого следует избегать. Если применяется ирригационный (не дентальный) шприц, перед инъекцией необходимо убедиться в отсутствии крови в шприце. Если операция ограничена боковой зоной, выполняется блокада ипсилатеральных нервов, при частичном удалении ногтя в случае дистально-латерального поражения.
2. Дистальная блокада пальцев. Процедура дистальной блокады пальцев более болезненная, чем проксимальная блокада, но анестезия наступает сразу. Этот метод, однако, абсолютно противопоказан при бактериальной инфекции в этой области. В таком случае требуется блокада запястья или общая анестезия.
В случае дистальной блокады пальцев иглу вставляют сразу под соединением проксимального и латерального ногтевых валиков и вводят несколько десятых миллиметра анестетика, участок при этом белеет. Инъекцию продолжают, направляя иглу к подушечке пальца. Затем возвращаются к исходному участку и выполняют инъекцию поперечно в проксимальный валик. Затем у соединения проксимального валика с латеральным валиком на противоположной стороне повторяют описанную выше процедуру. Анестезия наступает практически немедленно и, если процедура проведена правильно, инъекцию не приходится продолжать до дистального сегмента пальца.
Медиальное дистальное введение анестетика выполняется сравнительно просто и быстро. Иголку вводят под углом 30° в середину проксимального ногтевого валика и продвигают в дистальном направлении в подлежащий матрикс. Анестетик вводят медленно, по мере того как игла проникает сначала в ногтевую пластинку, затем в матрикс и, наконец, в прилегающее ногтевое ложе. Ногтевая пластинка мягкая и оказывает незначительное сопротивление. Побеление подтверждает попадание анестетика в ногтевой матрикс и ложе. Боль скоротечна, и анестезия наступает практически мгновенно. Этот метод подходит для большинства процедур, выполняемых на проксимальной половине ногтевого аппарата.
Этот вид анестезии не подходит для удаления матрикса или полного удаления ногтя.
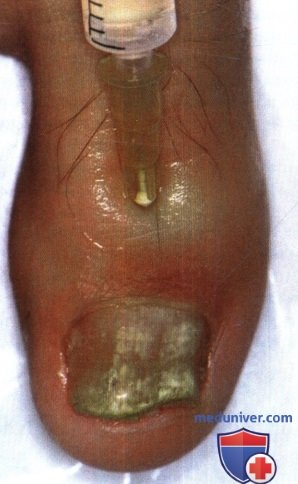
3. Транстекальная блокада. Влагалище сухожилия сгибателя может использоваться как путь введения анестетика в центр пальца. Благодаря центробежной диффузии анестетика, быстро обезболиваются все четыре пальцевых нерва. При этом методе применяется ладонная чрескожная инъекция 2 мл лидокаина во влагалище сухожилия сгибателя на уровне ладонной сгибательной складки, для этого используют шприц объемом 3 мл и иглу 25G для гиподермы.
4. Блокада запястья. В некоторых ситуациях полезно анестезировать более одного пальца одновременно. В случае хирургической терапии многочисленных бородавок и инфильтрации более одного пальца триамцинолоном при лечении псориаза ногтевого аппарата может потребоваться блокада запястья. Блокаду запястья проводят под руководством опытного хирурга.
в) Турникеты. Для кратковременного гемостаза во время операции (напр., авульсии ногтя, пункционной биопсии ногтевого ложа) эффективно сжатие боковых сторон пальца. Если требуется длительно обескровить операционное поле, то вокруг основания пальца можно поместить дренаж Пенроуза и закрепить гемостатическим зажимом для использования в качестве турникета. Желательно не оставлять его более чем на 15-20 минут. Во время длительных процедур применение турникета можно на несколько минут прервать.
Чтобы дополнить анестезию и облегчить создание бескровного поля, рекомендуется применять обескровливающий турникет. Широкую дренажную трубку Пенроуза плотно обматывают петлями, заходящими одна за другую, в дистально-проксимальном направлении, оставляя свободным дистальный конец. Это будет удалять кровь из пальца. Затем за свободный конец разматывают дренажную трубку снова в дистально-проксимальном направлении, пока с финальной проксимальной петлей не откроется ноготь.
Редактор: Искандер Милевски. Дата публикации: 12.10.2019
Источник статьи: http://medicalplanet.su/dermatology/obezbolivanie_pri_operacii_na_nogte.html
Восстановительный период после операции по удалению вросшего ногтя

Лечение посредством хирургического вмешательства

Список минусов хирургической операции обширен:
- необходимость применения анестезии во время процедуры;
- осуществление регулярных перевязок до полного отрастания ногтя;
- возможность повреждения области роста ногтевой пластины;
- высокая вероятность рецидива.
Хирургическая операция на вросшем ногте сегодня проводится редко.
Лазер в помощь больному

В числе плюсов такого метода лечения:
- безболезненность процедуры (отсутствие необходимости обезболивания);
- одновременное проведение санации от возбудителей инфекций и грибка;
- возможность проведения в случае лечения детей;
- высокая эффективность процедуры.
Некоторые пациенты подчеркивают возможность продолжительного заживления тканей после проведения лазерной терапии – один единственный недостаток лазерной терапии.
Лечение с помощью радиохирургии
Удаление вросшего ногтя радиоволновым методом предполагает проведение резки и коагуляции мягкой ткани с применением высокочастотных волн. Среди преимуществ такого способа:
- безболезненность процедуры;
- небольшой процент травматичности;
- высокий показатель эффективности;
- быстрое заживление тканей.
В случае неверного подбора специалистом мощности воздействия волн возможен рецидив заболевания. Это, скорее, можно отнести к последствию некомпетентности специалиста, нежели к минусам описываемого метода лечения.
Как проходит операция по удалению вросшей ногтевой пластины?

Особенности послеоперационного периода
После проведения операции любого вида пациент может сразу вернуться домой, либо на некоторое время задержаться в клинике – все зависит от особенностей конкретного клинического случая. Длительность госпитализации больного индивидуальна. Ориентировочное время удаления кожных швов – 7-10 день.
Реабилитационный период после удаления вросшего ногтя (его части) занимает несколько недель. В случае развития осложнений для полного заживления тканей понадобится от 2 до 4 месяцев.
Особенно внимательными в послеоперационный период должны быть пациенты, страдающие сахарным диабетом, трофическими изменениями в нижних конечностях. Важно грамотно скорректировать течение основного патологического процесса, чтобы не только избежать рецидива, но и предотвратить развитие некрозов тканей. Нередко такому больному назначается консервативная терапия в форме витаминно-минеральных комплексов, сосудистых препаратов, лекарств, стимулирующих регенерацию клеток.
Список общих врачебных рекомендаций в реабилитационный период
- Поддержание гигиены ног (обеспечение чистоты и сухости).
- Регулярная смена гигиенической повязки (каждый вечер или утро).
- Исключение физических нагрузок на нижние конечности.
- Ношение ортопедической обуви в течение 2-х первых недель после операции. В дальнейшем следует отдавать предпочтение свободной, удобной обуви на плоской подошве.
- Воздержание от посещения бассейнов, бань и саун на протяжении месяца после операции, проведенной на вросшем ногте.
- Регулярное, кратковременное расположение ног выше уровня сердца в первые дни после процедуры (можно положить конечности на спинку дивана во время отдыха).
- Избавление от старых чулочных изделий (носков) в случае наличия дооперационной инфекции. Ношение хлопковых носок в послеоперационный период.
- Прием антибиотиков (обезболивающих) в соответствие с рекомендациями врача.
Примите во внимание! Требования к пациентам в случае операции на ногте не такие строгие, как при глобальных оперативных вмешательствах. Однако стоит осознавать, что в результате проведенной манипуляции возникает открытая рана, которая требует должного ухода.
Как ходить пациенту, перенесшему операцию на ногтевой пластине?
Сразу после удаления вросшего ногтя (его части) на оперированную конечность опираться не рекомендуется. Ходить можно лишь в крайнем случае. В течение первых нескольких дней больному показан покой, нахождение преимущественно в горизонтальном положении. Сидя пациенту необходимо приподнимать прооперированную ногу (можно положит ее на стул и табурет).
В зависимости от вида операции может понадобиться специальная обувь – ее строение переносит нагрузку с оперированной зоны на здоровую. В такой обуви предстоит ходить 6-8 недель.
По истечении двух месяцев можно приступать к езде на велосипеде, плаванью. Ходить с палками, бегать, прыгать и ходить на лыжах можно только спустя 24 недели после операции.
Важно знать! Если при занятии спортом беспокоят болевые ощущения даже небольшой выраженности, необходимо обратиться к специалисту.
После перехода на обычную обувь (если до этого больной носил специальную), предпочтение стоит отдавать ботинкам, кроссовкам на пару размеров больше. На возможность носить привычную обувь (каблуки, танкетку) пациент может рассчитывать только через 3-4 месяца.
Как ухаживать за ногтем после операции?
Наложенная доктором повязка должна оставаться на пальце в течение двух дней (в день оперативного вмешательства и на следующие сутки). По истечении этого времени повязку можно снять и принять душ. Распаривать кожу, и на длительное время оставлять палец в воде нельзя. Затем следует дать ноге обсохнуть и перевязать палец.
Особенности наложения повязки
Приступать к перевязке следует, предварительно помыв руки. Обычно налаживают спиральную повязку, закрепляя ее на лодыжке. В первые дни после операции палец болит, может появиться отек. Для уменьшения проявления этих симптомов при перевязывании используют анальгетики, для обеззараживания раны марлю смачивают антибактериальным раствором и прикладывают к пальцу.
Медикаменты в послеоперационный период
После проведения необходимых врачебных манипуляций пациенту может понадобиться медикаментозная терапия. Среди прописанных доктором лекарств нередко оказываются следующие препараты, представленные в таблице ниже:
| Наименование препарата | Действие |
|---|---|
| Ацетаминофен (более известен, как Парацетамол) | снимает болевые ощущения |
| Ибупрофен (противовоспалительное средство) | притупляет боль, снимает жар |
| Амоксициллин и его аналоги (антибиотик широкого спектра действия) | оказывает бактерицидное действие |
В случае с пациентами, страдающими сахарным диабетом, список необходимых препаратов расширится.
Нужна ли лечебная гимнастика?
После продолжительного нахождения прооперированного пальца в зафиксированном виде нелишним будет проделать ряд упражнений, стимулирующих кровоток и обогащающих ткани кислородом. Речь идет о лечебной гимнастике.
Приступать к занятиям следует не раньше, чем через 20 дней после операции. В процессе выполнения упражнений болевых ощущений возникнуть не должно. В противном случае стоит обратиться к лечащему врачу. Продолжительность гимнастики – 10 минут в утреннее, дневное и вечернее время, пока состояние прооперированного пальца не придет в норму. Ниже приведем некоторые из возможных упражнений:
- Сгибайте и разгибайте пальцы конечности, задерживая их в крайних положениях на несколько секунд.
- Станьте на ноги, приподнимитесь на цыпочки, опуститесь на пол. Проделайте манипуляцию несколько раз.
- Шевелите пальцами в положении лежа или сидя.
Прибегать к выполнению упражнений следует на регулярной основе на протяжении 14 дней.
Возможные осложнения
Несоблюдение врачебных рекомендаций может обратиться для пациента рядом осложнений. Их перечень и описание оформлены в виде таблицы.
| Осложнение | Описание |
|---|---|
| Лимфаденит | инфицирование лимфатической системы, приводящее к заражению лимфатических узлов. |
| Абсцесс | отечность, покраснение пальца, нагноение мягких тканей |
| Остеомиелит | осложненная форма абсцесса, затрагивающая кости |
| Гангрена | некроз тканей – необратимый процесс, угрожающий здоровью и жизни больного |
Появление таких признаков, как:
- озноб,
- высокая температура тела;
- лихорадка;
- покраснение, отек, кровотечение оперированной области стопы;
- сильный болевой синдром;
- гнойные выделения из пальца;
- изменение цвета стопы и пальца на черный, синий
должны стать тревожным сигналом для пациента и его близких. При подобных обстоятельствах необходимо незамедлительно обратиться в медицинское учреждение.
Чаще при соблюдении всех рекомендаций специалиста послеоперационный период проходит спокойно, без осложнений. Если следовать советам по профилактике заболевания, можно обезопасить себя от возможного рецидива.
Рекомендуемые меры профилактики заболевания

- выбирая обувь для повседневной носки, не отдавайте предпочтение туфлям с зауженным носом;
- делайте маникюр по правилам: при обрезке ногтя оставляйте 2 мм ногтевой пластины выше ее границы с мягкой тканью; срез делайте в форме прямой линии; используемые в процессе инструменты обработайте антисептическим раствором;
- все средства гигиены, предназначенные для ухода за нижними конечностями, должны быть индивидуальными;
- в случае посещения общественных бань и бассейнов не ходите босиком – это обезопасит вас от заражения грибком, который может привести к врастанию ногтевой пластины;
- при появлении первых признаков развития заболевания незамедлительно обратитесь к хирургу.
Вросший ноготь на ноге не станет последствием серьезных осложнений при своевременном принятии должных мер.
Если все-таки операция по удалению ногтя или его части оказалась неизбежна, соблюдение врачебных рекомендаций в послеоперационный период не только ускорит процесс восстановления, но и обезопасит от рецидива.
Источник статьи: http://posle-operacii.ru/sustavi-kosti-mishci/vrosshij-nogot